Giới Thiệu
Thiểu năng tuần hoàn não (cerebral hypoperfusion) là một rối loạn nghiêm trọng ảnh hưởng đến chức năng thần kinh và nhận thức do lưu lượng máu đến não không đủ đáp ứng nhu cầu chuyển hóa của mô não. Đây là vấn đề y tế quan trọng có thể ảnh hưởng đến chất lượng cuộc sống của người bệnh, đặc biệt là người cao tuổi và những người có các bệnh lý tim mạch, huyết áp và đái tháo đường. Việc hiểu rõ về bệnh lý này giúp xây dựng chiến lược phòng ngừa và điều trị hiệu quả.
Định Nghĩa và Phân Loại
Thiểu năng tuần hoàn não là tình trạng lưu lượng máu đến não không đủ đáp ứng nhu cầu chuyển hóa của mô não [1]. Khi lưu lượng máu giảm, cung cấp oxy và glucose cho tế bào não bị thiếu hụt, dẫn đến suy giảm chức năng thần kinh.
Phân loại thiểu năng tuần hoàn não bao gồm:
- Thiểu năng tuần hoàn não tư thế (Orthostatic cerebral hypoperfusion syndrome – OCHOs): Đặc trưng bởi sự giảm bất thường lưu lượng máu não khi thay đổi tư thế từ nằm sang đứng, không kèm theo hạ huyết áp tư thế. Đây là một nguyên nhân phổ biến gây chóng mặt và ngất ở người lớn tuổi [2].
- Thiểu năng tuần hoàn bán cầu đơn độc: Tình trạng giảm lưu lượng máu ở một bán cầu não, thường liên quan đến hẹp động mạch cảnh. Bệnh nhân có thể có các triệu chứng thần kinh khu trú [3].
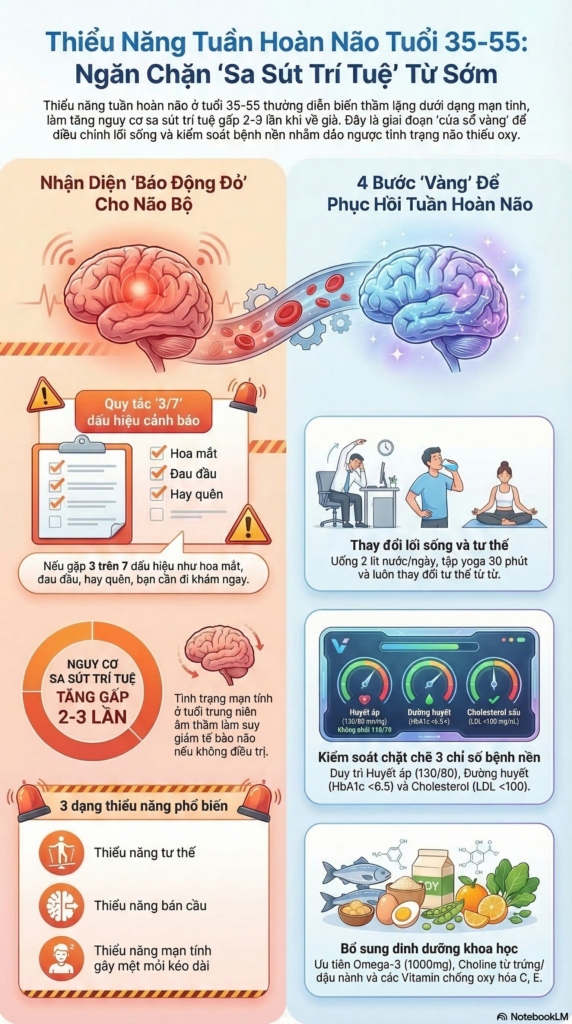
- Thiểu năng tuần hoàn mạn tính: Là tình trạng giảm lưu lượng máu não kéo dài, thường gặp trong các bệnh lý tim mạch và mạch máu. Đây là yếu tố nguy cơ cho sa sút trí tuệ và đột quỵ [4].
Dịch tễ học
Thông tin về dịch tễ học thiểu năng tuần hoàn não:
- Trong nghiên cứu Framingham, tỷ lệ hẹp động mạch cảnh >50% là 7% ở phụ nữ và 9% ở nam giới [5].
- Thiểu năng tuần hoàn não mạn tính liên quan đến các rối loạn nhận thức và tăng nguy cơ sa sút trí tuệ trong cộng đồng [6].
- Bệnh có xu hướng gia tăng theo độ tuổi, đặc biệt phổ biến ở người trên 65 tuổi.
- Người có các bệnh lý nền như cao huyết áp, đái tháo đường, bệnh tim mạch có nguy cơ cao mắc bệnh [7].
Nguyên Nhân
Nguyên nhân gây thiểu năng tuần hoàn não rất đa dạng:
- Bệnh tim mạch: Rối loạn nhịp tim (rung nhĩ), suy tim, bệnh van tim dẫn đến giảm cung lượng tim [8].
- Hẹp động mạch cảnh và động mạch đốt sống: Gây giảm lưu lượng máu đến não qua hệ thống động mạch cảnh và thân nền [3].
- Giảm huyết áp: Có thể do mất máu, mất dịch, dùng thuốc hoặc các vấn đề về tuần hoàn [9].
- Rối loạn tự chủ: Các rối loạn ảnh hưởng đến khả năng điều hòa huyết áp và lưu lượng máu não, đặc biệt phổ biến ở người lớn tuổi [2].
- Bệnh lý hô hấp: Gây giảm nồng độ CO2 dẫn đến co mạch não [10].
- Các yếu tố tuổi tác và bệnh lý mãn tính: Theo thời gian, chức năng tự điều hòa lưu lượng máu của não giảm dần [4].
- Thuốc: Một số loại thuốc hạ huyết áp mạnh hoặc thuốc an thần có thể góp phần gây thiểu năng tuần hoàn não [11].
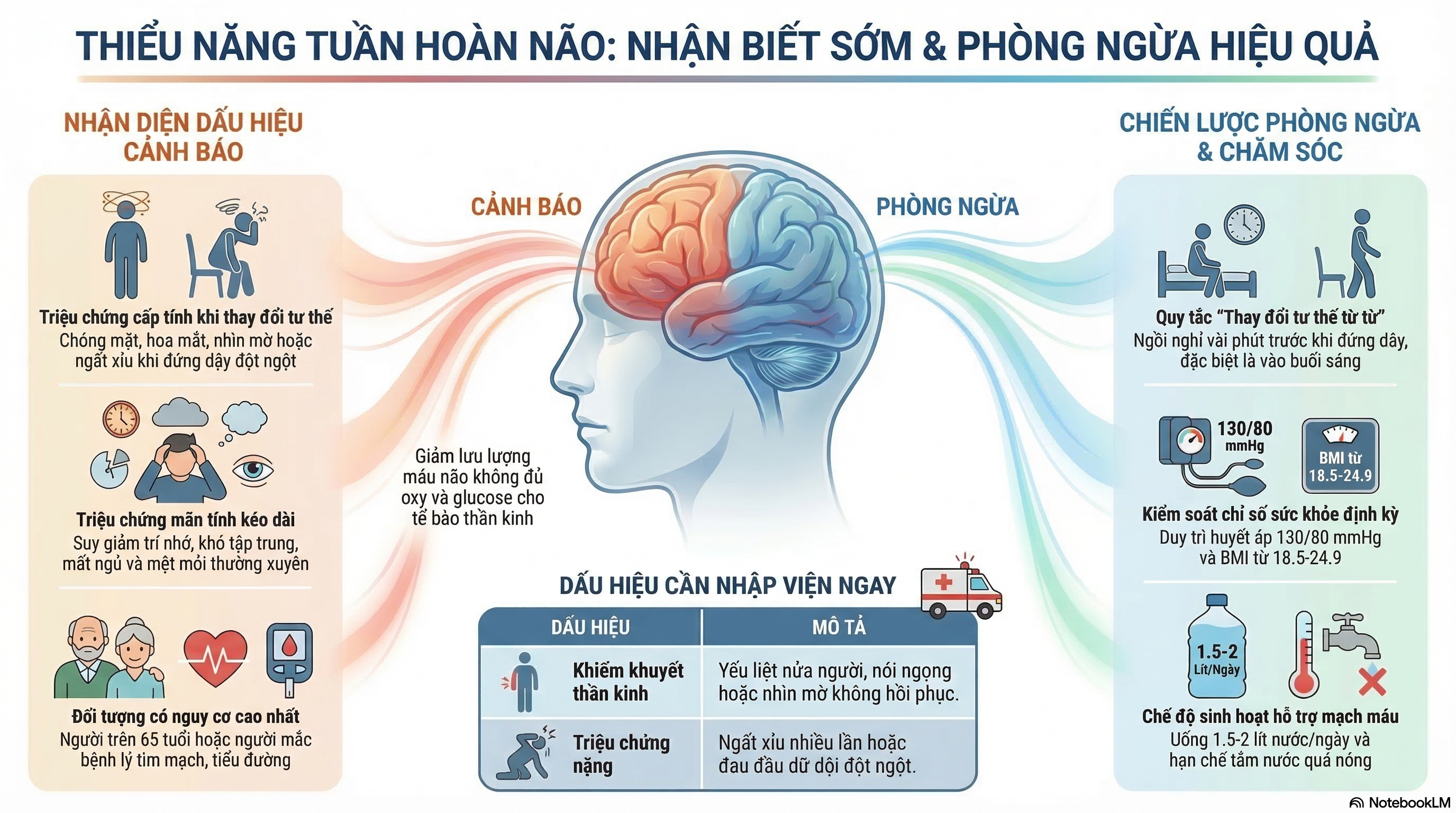
Triệu Chứng Lâm Sàng
Triệu chứng của thiểu năng tuần hoàn não phụ thuộc vào mức độ và vị trí tổn thương:
Triệu chứng cấp tính:
- Chóng mặt, hoa mắt khi thay đổi tư thế (đặc biệt từ nằm/ngồi sang đứng)
- Choáng váng, ngất hoặc gần ngất
- Nhìn mờ, mắt tối tạm thời
- Đau đầu nặng vùng trán
- Buồn nôn nhẹ
Triệu chứng mãn tính:
- Suy giảm trí nhớ, sa sút trí tuệ nhẹ đến vừa
- Khó tập trung, chậm hiểu
- Mệt mỏi kéo dài, sụt cân vì sợ ăn uống
- Rối loạn giấc ngủ, mất ngủ hoặc ngủ gà
- Rối loạn cảm xúc: lo âu, trầm cảm nhẹ
- Yếu cơ nhẹ, giảm khả năng phối hợp vận động
- Ù tai từng cơn
Phân Biệt Chẩn Đoán
Các bệnh cần phân biệt với thiểu năng tuần hoàn não bao gồm:
- Bệnh tiền đình ngoại vi (viêm dây thần kinh tiền đình, lành tính) [12]
- Các rối loạn lo âu, panic attack [12]
- Thiếu máu cấp và mạn tính [12]
- Hạ đường huyết [12]
- Hội chứng cổ vai cánh tay [12]
- Trầm cảm [12]
- Bệnh Parkinson sớm [12]
- Động kinh cục bộ đơn giản [12]
- Suy tuần hoàn [12]
- Rối loạn chuyển hóa (suy tuyến giáp, suy tuyến thượng thận) [12]
Cơ Chế Bệnh Sinh
Quá trình bệnh sinh của thiểu năng tuần hoàn não liên quan đến nhiều cơ chế phức tạp:
- Giảm tưới máu não: Khi lưu lượng máu đến não giảm, cung cấp oxy và glucose cho tế bào não bị thiếu hụt, dẫn đến giảm ATP và tích tụ acid lactic [13].
- Tổn thương tế bào thần kinh: Thiếu oxy và glucose có thể dẫn đến suy giảm chức năng tế bào thần kinh và trong tình huống nặng có thể gây chết tế bào. Não bộ có lượng dự trữ glucose thấp, chỉ mất vài phút thiếu máu cũng có thể gây tổn thương tế bào [14].
- Rối loạn chức năng hàng rào máu – não: Thiếu máu cục bộ có thể ảnh hưởng đến tính toàn vẹn của hàng rào máu – não, làm tăng tính thấm và gây phù não [15].
- Viêm và stress oxy hóa: Thiếu máu cục bộ kích hoạt phản ứng viêm và tăng stress oxy hóa, làm tổn thương thêm tế bào thần kinh và có thể lan rộng sang vùng não bình thường [16].
- Rối loạn truyền dẫn thần kinh: Giảm chức năng hệ thống dẫn truyền thần kinh colinergic và các hệ thống dẫn truyền khác đóng vai trò quan trọng trong trí nhớ và học tập [17].
- Tích tụ protein bất thường: Giảm tưới máu có thể góp phần vào sự tích tụ bất thường protein tau và amyloid-beta, liên quan đến bệnh Alzheimer và sa sút trí tuệ mạch máu [18].
- Mất cân bằng ion và nước: Làm rối loạn hoạt động điện của tế bào thần kinh [13].
Chẩn Đoán
Lâm sàng:
- Tiền sử bệnh lý tim mạch, huyết áp
- Phân tích triệu chứng theo tư thế (chóng mặt, hoa mắt khi đứng dậy)
- Khám thần kinh đánh giá các dấu hiệu tổ chức khu trú
- Đánh giá chức năng nhận thức bằng các thang đo chuẩn như MMSE, MoCA
Cận lâm sàng:
- Đo huyết áp tư thế: Xác định hạ huyết áp tư thế gây thiểu năng tuần hoàn não thứ phát [19].
- Siêu âm Doppler mạch máu não: Đánh giá lưu lượng máu qua động mạch cảnh trong và ngoài sọ [3].
- MRI/MRA não: Đánh giá cấu trúc mạch máu và tổn thương nhu mô não [20].
- Chụp cắt lớp vi tính tưới máu não (CT Perfusion): Đánh giá chính xác lưu lượng và thời gian lưu máu não [21].
- Chụp cộng hưởng từ tưới máu não (MR Perfusion): Phương pháp nhạy cảm trong đánh giá lưu lượng máu não [22].
- SPECT (Single Photon Emission Computed Tomography): Đánh giá lưu lượng máu não ở cấp độ vi mô [23].
Hậu Quả
Thiểu năng tuần hoàn não có thể dẫn đến những hậu quả nghiêm trọng:
- Suy giảm nhận thức: Là yếu tố nguy cơ độc lập cho sa sút trí tuệ và bệnh Alzheimer [18].
- Tăng nguy cơ té ngã: Do chóng mặt và mất thăng bằng, đặc biệt ở người cao tuổi [24].
- Tăng nguy cơ đột quỵ: Giảm tưới máu não làm tăng nguy cơ hình thành tắc mạch và xuất huyết [3].
- Rối loạn vận động: Gây mất ổn định tư thế và phối hợp vận động [25].
- Suy giảm chất lượng cuộc sống: Ảnh hưởng đến công việc, mối quan hệ xã hội và hoạt động hàng ngày do mệt mỏi, mất tập trung [26].
- Tử vong gián tiếp: Té ngã có thể dẫn đến gãy xương, biến chứng nặng nề, thậm chí tử vong trong trường hợp nặng [24].
Điều Trị
Điều trị nội khoa
- Tăng lưu lượng máu não:
- Sử dụng thuốc giãn mạch để cải thiện tuần hoàn não như pentoxifylline, vinpocetine [27].
- Thuốc bổ sung lưu lượng máu não như Cerebrolysin, Actovegin trong một số trường hợp [28].
- Ứng dụng kỹ thuật kích thích điện xuyên sọ (tDCS) để tăng lưu lượng máu não đang được nghiên cứu [29].
- Điều chỉnh huyết áp:
- Trong thiểu năng tuần hoàn não mạn tính, huyết áp thấp không nên được điều trị tích cực trừ khi có triệu chứng nặng [30].
- Trong thiểu năng tuần hoàn não do hạ huyết áp tư thế, có thể sử dụng thuốc Midodrine hoặc Fludrocortisone [31].
- Tránh dùng thuốc hạ huyết áp quá liều hoặc lúc đói [31].
- Điều trị nguyên nhân cơ bản:
- Điều trị rối loạn nhịp tim, suy tim, kiểm soát đường huyết và lipid máu kỹ lưỡng [8].
- Điều trị thiếu máu nếu có.
- Cân chỉnh liều thuốc tác động lên huyết áp nếu nguyên nhân do thuốc [11].
- Các thuốc thần kinh bảo vệ:
- Memantine có thể giúp bảo vệ tế bào thần kinh khỏi tổn thương do thiếu máu [32].
- Một số thuốc chống oxy hóa như vitamin E, C cũng được khuyến cáo [16].
- Liệu pháp nhận thức và tập luyện trí tuệ: Trong thiểu năng tuần hoàn não mạn tính có thể ảnh hưởng đến trí nhớ [26].
Can thiệp ngoại khoa
- Phẫu thuật nong và đặt stent động mạch cảnh: Trong trường hợp hẹp động mạch cảnh trên 70% có triệu chứng [33].
- Phẫu thuật bắc cầu động mạch cảnh: Trong trường hợp hẹp động mạch cảnh nghiêm trọng không thể nong [34].
- Lấy huyết khối động mạch: Để khôi phục lưu lượng máu trong trường hợp tắc nghẽn mạch cấp tính [35].
Cách Phòng Bệnh
Biện pháp phòng ngừa thiểu năng tuần hoàn não bao gồm:
- Kiểm soát huyết áp: Duy trì huyết áp ở mức 130/80 mmHg hoặc thấp hơn nếu có chỉ định theo hướng dẫn của bác sĩ. Tuy nhiên, huyết áp quá thấp cũng cần tránh, đặc biệt ở người lớn tuổi [19].
- Chế độ ăn lành mạnh: Ăn nhiều trái cây, rau củ, ngũ cốc nguyên hạt, hạn chế cholesterol và chất béo bão hòa. Đặc biệt chú ý bổ sung đủ nước để tránh mất thể tích [36].
- Tập thể dục thường xuyên:
- Những bài tập nhẹ nhàng như đi bộ, yoga, thái cực quyền giúp cải thiện tuần hoàn [37].
- Tập luyện tăng dần giúp cơ thể thích nghi tốt hơn với thay đổi tư thế [38].
- Kiểm soát đường huyết và cholesterol: Ngăn ngừa các biến chứng mạch máu trong bệnh đái tháo đường và rối loạn mỡ máu [39].
- Không hút thuốc và hạn chế rượu bia: Giảm tổn thương mạch máu và cải thiện chức năng nội mô [40].
- Theo dõi sức khỏe định kỳ: Kiểm tra huyết áp, đường huyết, lipid máu ít nhất mỗi 6 tháng [36].
- Kiểm soát cân nặng: Duy trì chỉ số BMI phù hợp (18.5-24.9) [36].
- Thay đổi tư thế từ từ: Đặc biệt quan trọng vào buổi sáng khi thức dậy, uống một ly nước ấm trước khi đứng dậy [38].
- Một số biện pháp hỗ trợ:
- Giữ chân cao khi ngủ khoảng 10-15cm để tăng thể tích tuần hoàn [31].
- Mặc vớ áp lực nếu có hạ huyết áp tư thế [31].
- Uống đủ nước, khoảng 1.5-2 lít/ngày [36].
Lời Khuyên Toàn Diện Từ Chuyên Gia
- Theo dõi triệu chứng: Nếu xuất hiện chóng mặt, hoa mắt, đau đầu kéo dài nên thăm khám bác sĩ ngay. Đặc biệt cảnh giác khi các triệu chứng xảy ra khi thay đổi tư thế [2].
- Tuân thủ điều trị: Nếu đang sử dụng thuốc huyết áp hoặc tim mạch, cần tuân thủ đúng chỉ định của bác sĩ, tuyệt đối không tự ý ngừng dùng hoặc điều chỉnh liều lượng [11]. Cần lưu ý rằng một số thuốc điều trị cao huyết áp nếu dùng không đúng có thể gây hạ huyết áp quá mức.
- Quản lý tư thế: Người bệnh thiểu năng tuần hoàn não tư thế cần chú ý:
- Dậy từ tư thế nằm bằng cách xoay người sang bên, ngồi nghỉ vài phút trước khi đứng dậy [31].
- Tránh đứng quá lâu, thường xuyên đổi tư thế và duỗi chân nếu bắt buộc phải đứng [31].
- Tránh tắm nước nóng vì có thể làm giãn mạch và hạ huyết áp [38].
- Chế độ sinh hoạt hợp lý:
- Đảm bảo giấc ngủ đầy đủ 7-8 giờ đêm, nhưng tránh ngủ gật ban ngày quá nhiều vì có thể ảnh hưởng đến giấc ngủ đêm [26].
- Tránh căng thẳng và stress bằng các phương pháp thư giãn như thiền, yoga [38].
- Hạn chế công việc đòi hỏi tập trung cao độ trong những lúc có triệu chứng [26].
- Theo dõi chức năng nhận thức: Người lớn tuổi nên đánh giá chức năng nhận thức định kỳ để phát hiện sớm suy giảm trí tuệ [18]. Có thể tự đánh giá bằng cách chú ý đến dấu hiệu hay quên, khó tập trung, chậm xử lý thông tin.
- Chế độ dinh dưỡng hỗ trợ:
- Bổ sung omega-3 (cá hồi, hạt óc chó) giúp bảo vệ tế bào thần kinh [41].
- Bổ sung choline (trứng, đậu nành) để hỗ trợ truyền dẫn thần kinh [17].
- Hạn chế ăn nhiều bữa nhỏ vì có thể gây giảm huyết áp sau ăn [38].
- Thăm khám chuyên khoa: Nếu nghi ngờ thiểu năng tuần hoàn não nên tới các cơ sở y tế có chuyên khoa thần kinh hoặc tim mạch để được chẩn đoán và điều trị kịp thời. Các biểu hiện cần nhập viện ngay bao gồm: ngất nhiều lần, đau đầu dữ dội, yếu liệt nửa người, nói ngọng, nhìn mờ không hồi phục [42].
- Giáo dục cho gia đình và người chăm sóc: Hiểu biết về bệnh giúp họ nhận biết sớm các triệu chứng và hỗ trợ người bệnh tốt hơn trong sinh hoạt hàng ngày [38].
Kết Luận
Thiểu năng tuần hoàn não là một tình trạng y khoa quan trọng với nhiều nguyên nhân và biểu hiện lâm sàng đa dạng. Bệnh có thể ảnh hưởng nghiêm trọng đến chất lượng cuộc sống, đặc biệt ở người cao tuổi. Việc chẩn đoán và điều trị thiểu năng tuần hoàn não đòi hỏi sự phối hợp giữa các chuyên khoa tim mạch, thần kinh và lão khoa. Phòng ngừa đóng vai trò then chốt, bao gồm kiểm soát các yếu tố nguy cơ, duy trì lối sống lành mạnh và theo dõi sức khỏe định kỳ. Với cách tiếp cận tổng thể và điều trị kịp thời, hầu hết bệnh nhân thiểu năng tuần hoàn não có thể duy trì chức năng và chất lượng cuộc sống tốt.
Nguồn Tham Khảo
[1] Orthostatic Cerebral Hypoperfusion Syndrome – PMC – NIH. https://pmc.ncbi.nlm.nih.gov/articles/PMC4754393/
[2] Hypocapnic cerebral hypoperfusion: A biomarker of orthostatic. https://pmc.ncbi.nlm.nih.gov/articles/PMC6157889/
[3] Is Hemispheric Hypoperfusion a Treatable Cause of Cognitive. https://pmc.ncbi.nlm.nih.gov/articles/PMC8985657/
[4] Cerebral Hypoperfusion and the Energy Deficit in Alzheimer’s Disease. https://pmc.ncbi.nlm.nih.gov/articles/PMC8028913/
[5] Experimental chronic cerebral hypoperfusion results in decreased. https://journals.sagepub.com/doi/10.1177/0271678X17743670
[6] Prevalence of Stroke and Hypoperfusion in Patients With Isolated. https://pmc.ncbi.nlm.nih.gov/articles/PMC6249376/
[7] Cerebral Perfusion and the Risk of Dementia | Circulation. https://www.ahajournals.org/doi/10.1161/circulationaha.117.027448
[8] Cerebral Hypoperfusion and Other Shared Brain Pathologies. https://pmc.ncbi.nlm.nih.gov/articles/PMC9732865/
[9] Hypoperfusion Symptoms Poorly Predict Hemodynamic Compromise and Stroke Risk. https://www.ahajournals.org/doi/10.1161/STROKEAHA.118.023101
[10] Hypocapnia and Cerebral Hypoperfusion in Orthostatic Intolerance. https://www.ahajournals.org/doi/10.1161/01.str.29.9.1876
[11] Guidelines for the Management of Severe Traumatic Brain Injury. https://www.braintrauma.org/Assets/703dd57a-1a60-4acd-96f9-b1636e2ecedd/636989725195400000/neu1115-pdf
[12] Differential patterns of cerebral blood flow in Parkinson’s disease with and without mild cognitive impairment. https://pubmed.ncbi.nlm.nih.gov/37489576/
[13] Pathophysiology of blood brain barrier dysfunction during. https://pmc.ncbi.nlm.nih.gov/articles/PMC8825579/
[14] Alzheimer’s Disease: Exploring the Landscape of Cognitive. https://www.sciencedirect.com/org/science/article/pii/S1948719324003037
[15] Cerebral hypoperfusion and the energy deficit in Alzheimer’s disease. https://pmc.ncbi.nlm.nih.gov/articles/PMC8028913/
[16] Association of brain amyloid-β with cerebral perfusion and. https://academic.oup.com/brain/article/137/5/1550/333572
[17] Relationships of Cerebral Perfusion With Gait Speed Across Systolic. https://pmc.ncbi.nlm.nih.gov/articles/PMC9977228/
[18] Cerebral Perfusion and the Risk of Dementia. https://www.ahajournals.org/doi/10.1161/circulationaha.117.027448
[19] Orthostatic hypotension (postural hypotension) – Symptoms & causes – Mayo Clinic. https://www.mayo.edu/diseases-conditions/orthostatic-hypotension/symptoms-causes/syc-20352548
[20] Refining CT perfusion imaging for optimal stroke care – Mayo Clinic. https://www.mayo.edu/medical-professionals/neurology-neurosurgery/news/refining-ct-perfusion-imaging-for-optimal-stroke-care/mac-20472902
[21] Guidelines and recommendations for perfusion imaging in cerebral. https://www.ahajournals.org/doi/10.1161/01.str.0000064840.99271.9e
[22] Detection of cerebral hypoperfusion with a dynamic hyperoxia test. https://pmc.ncbi.nlm.nih.gov/articles/PMC8822803/
[23] Differential Patterns of Hypoperfusion in Subtypes of Mild Cognitive. https://pmc.ncbi.nlm.nih.gov/articles/PMC2577942/
[24] Mayo Clinic Q and A: 21st century stroke prevention strategies. https://newsnetwork.mayoclinic.org/discussion/mayo-clinic-q-and-a-21st-century-stroke-prevention-strategies/
[25] Cerebrovascular Diseases and Critical Care – Overview – Mayo Clinic. https://www.mayo.edu/departments-centers/cerebrovascular-diseases-critical-care-group/overview/ovc-20443614
[26] Vascular cognitive impairment and vascular dementia – Symptoms & causes – Mayo Clinic. https://www.mayo.edu/diseases-conditions/vascular-dementia/symptoms-causes/syc-20378793
[27] Cerebral Perfusion Enhancing Interventions: A New Strategy for the. https://pmc.ncbi.nlm.nih.gov/articles/PMC8029146/
[28] Guidelines for the Acute Treatment of Cerebral Edema in Neurocritical Care Patients. https://pmc.ncbi.nlm.nih.gov/articles/PMC7272487/
[29] A Study of Cerebral Perfusion With tDCS in Chronic Hypoperfusion. https://clinicaltrials.gov/ct2/show/NCT06477107
[30] Association of Intensive vs Standard Blood Pressure Control With Cerebral Perfusion Among Individuals at High Cardiovascular Risk. https://jamanetwork.com/journals/jamaneurology/fullarticle/2789504
[31] Management of orthostatic hypotension. https://emedicine.medscape.com/article/902155-overview
[32] Cerebral hypoperfusion and the energy deficit in Alzheimer’s disease. https://pmc.ncbi.nlm.nih.gov/articles/PMC8028913/
[33] Carotid endarterectomy. https://www.mayo.edu/diseases-conditions/carotid-stenosis/diagnosis-treatment/drc-20370733
[34] 2022 Guideline for the Management of Patients With Spontaneous. https://www.ahajournals.org/doi/10.1161/STR.0000000000000407
[35] Treatment of elevated intracranial pressure.
[36] Mayo Clinic Minute: Preventing stroke. https://newsnetwork.mayoclinic.org/discussion/mayo-clinic-minute-preventing-stroke/
[37] Physical Activity and Exercise Recommendations for Stroke Survivors. https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000022
[38] Orthostatic Intolerance: Background, Pathophysiology, Presentation. https://emedicine.medscape.com/article/902155-overview
[39] Diabetes and Stroke Risk: Mechanisms and Management. Mayo Clinic Proceedings. https://www.mayoclinicproceedings.org/article/S0025-6196(20)30787-4/fulltext
[40] Smoking, Alcohol and Your Heart. https://www.heart.org/en/healthy-living/healthy-lifestyle/social-life—stress-management/smoking-alcohol-drugs-and-your-heart
[41] Omega-3 Fatty Acids and Neurological Health: A Comprehensive Review. Harvard Health Publishing. https://www.health.harvard.edu/nutrition/omega-3-fatty-acids-and-brain-health
[42] Stroke: Symptoms, Causes, and Evidence-Based Treatment Strategies. Mayo Clinic Proceedings. https://www.mayoclinicproceedings.org/article/S0025-6196(21)00498-7/fulltext