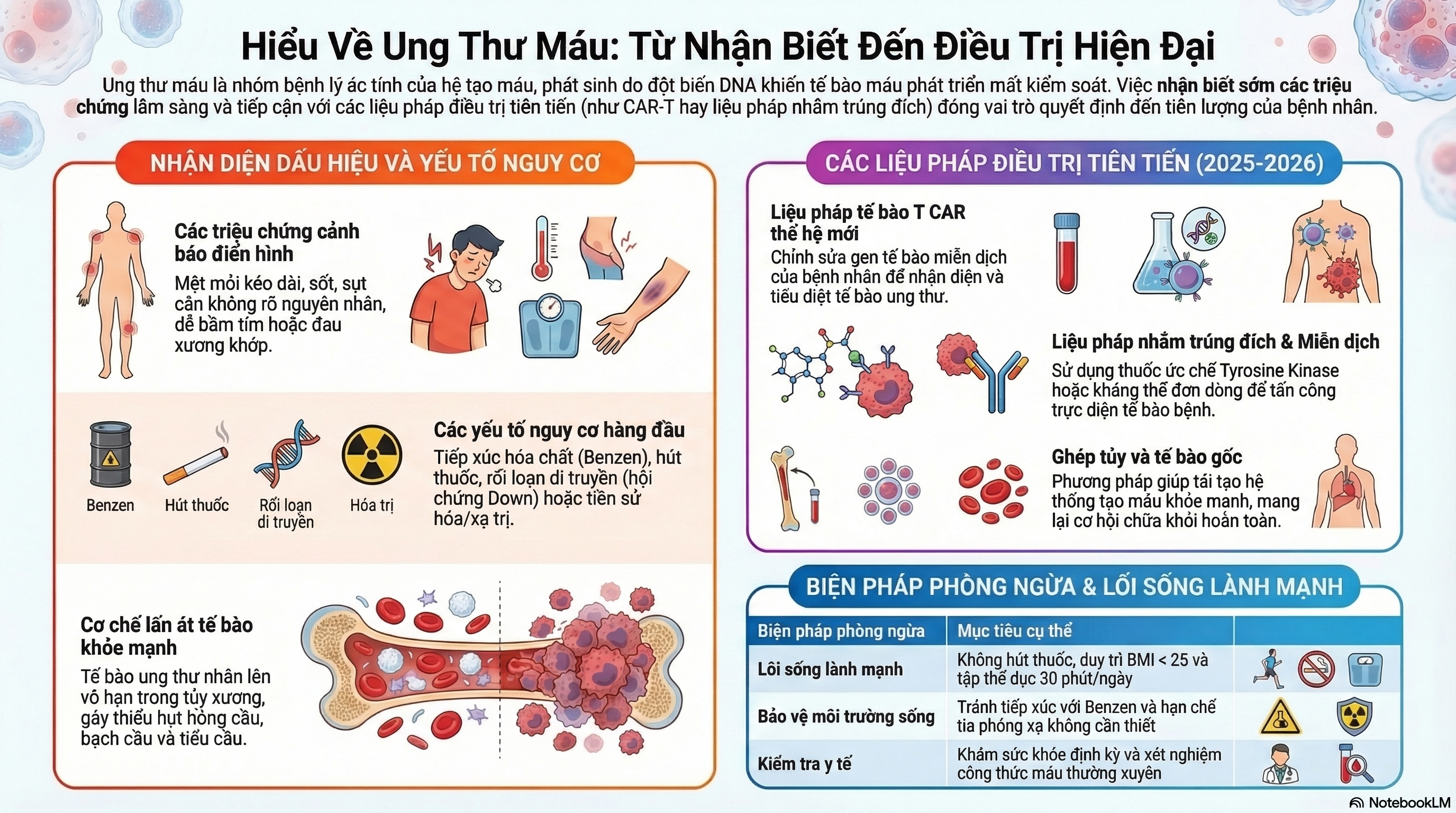
Định nghĩa và phân loại
Định nghĩa
Ung thư máu là một thuật ngữ dùng để chỉ các bệnh ung thư của các tế bào máu, xảy ra khi các tế bào máu bất thường bắt đầu phát triển ngoài tầm kiểm soát, làm gián đoạn chức năng của các tế bào máu bình thường [1]. Đây là một nhóm các bệnh ung thư ác tính của hệ tạo máu, bao gồm tủy xương và hệ bạch huyết [2]. Ung thư máu ảnh hưởng đến quá trình sản xuất và chức năng của tế bào máu, đặc biệt là các tế bào bạch cầu [3].
Cơ chế hình thành
Sự phát triển của ung thư máu bắt đầu từ các đột biến trong vật liệu di truyền (DNA) của tế bào tủy xương. Những thay đổi này khiến tế bào máu tiếp tục phát triển và phân chia một cách không kiểm soát [4]. Theo thời gian, những tế bào bất thường này có thể lấn át và thay thế các tế bào máu khỏe mạnh trong tủy xương, dẫn đến sự thiếu hụt tế bào bạch cầu, hồng cầu và tiểu cầu khỏe mạnh, qua đó gây ra các triệu chứng đặc trưng của bệnh [5].
Phân loại
Bác sĩ phân loại ung thư máu dựa trên tốc độ tiến triển và loại tế bào liên quan [6]. Phân loại này chủ yếu dựa vào hai tiêu chí: tốc độ phát triển (cấp tính/mãn tính) và loại tế bào bị ảnh hưởng (tủy/lymho) [7].
Ung thư máu được phân chia thành các nhóm chính:
- Bệnh bạch cầu cấp tính dòng lympho (ALL): Thể cấp tính thường gặp ở trẻ em, đặc trưng bởi sự phát triển nhanh chóng của các tế bào lympho chưa trưởng thành [8].
- Bệnh bạch cầu cấp tính dòng tủy (AML): Ảnh hưởng đến tế bào tạo máu trong tủy xương, với sự phát triển nhanh chóng của các tế bào dòng tủy chưa trưởng thành [9].
- Bệnh bạch cầu mãn tính dòng tủy (CML): Liên quan đến sự xuất hiện của nhiễm sắc thể Philadelphia trong tế bào máu, đặc trưng bởi giai đoạn tiến triển từ mãn tính sang cấp tính [10].
- Bệnh bạch cầu mãn tính dòng lympho (CLL): Thể mãn tính với tiến triển chậm hơn các thể cấp tính, thường gặp ở người lớn tuổi [11].
- Ung thư hạch (lymphoma): Bao gồm Hodgkin và không Hodgkin, ảnh hưởng đến hệ bạch huyết [1].
- U tủy (multiple myeloma): Ung thư của các tế bào plasma trong tủy xương [1].
Nguyên nhân gây ung thư máu
Nguyên nhân chính xác dẫn đến đa số các trường hợp ung thư máu vẫn chưa được xác định rõ ràng [12]. Tuy nhiên, sự hình thành bệnh được biết là bắt nguồn từ các thay đổi (đột biến) trong vật liệu di truyền (DNA) của tế bào tạo máu trong tủy xương [9].
Các yếu tố nguy cơ:
Theo các nghiên cứu y khoa hiện đại, một số yếu tố nguy cơ đã được xác định có liên quan đến việc phát triển ung thư máu:
- Hóa trị hoặc xạ trị trước đó: Những người đã trải qua điều trị hóa chất hoặc xạ trị liều cao cho các bệnh ung thư khác có nguy cơ phát triển ung thư máu thứ phát, đặc biệt là bệnh bạch cầu tủy cấp tính hoặc hội chứng rối loạn tạo máu [13].
- Rối loạn di truyền: Một số rối loạn di truyền bẩm sinh như hội chứng Down, hội chứng Fanconi và các bất thường nhiễm sắc thể khác làm tăng đáng kể nguy cơ mắc bệnh bạch cầu [6].
- Tiếp xúc với hóa chất độc hại: Việc tiếp xúc kéo dài với các hóa chất công nghiệp như benzen, thuốc nhuộm anilin và một số hóa chất khác trong môi trường làm việc có liên quan đến nguy cơ phát triển bệnh bạch cầu [14].
- Hút thuốc lá: Là một yếu tố nguy cơ quan trọng, hút thuốc lá có liên quan đến nhiều loại ung thư, bao gồm cả một số dạng bệnh bạch cầu [15].
- Tuổi tác: Đa số các loại ung thư máu có xu hướng phát triển ở người lớn tuổi, đặc biệt là những người trên 65 tuổi [16].
- Giới tính: Thống kê cho thấy nam giới có xu hướng mắc ung thư máu cao hơn nữ giới [16].
- Yếu tố di truyền gia đình: Tiền sử gia đình mắc bệnh máu ác tính có thể làm tăng nguy cơ phát triển bệnh [17].
Hiểu rõ các yếu tố nguy cơ này đóng vai trò quan trọng trong việc phòng ngừa và phát hiện sớm bệnh ung thư máu.
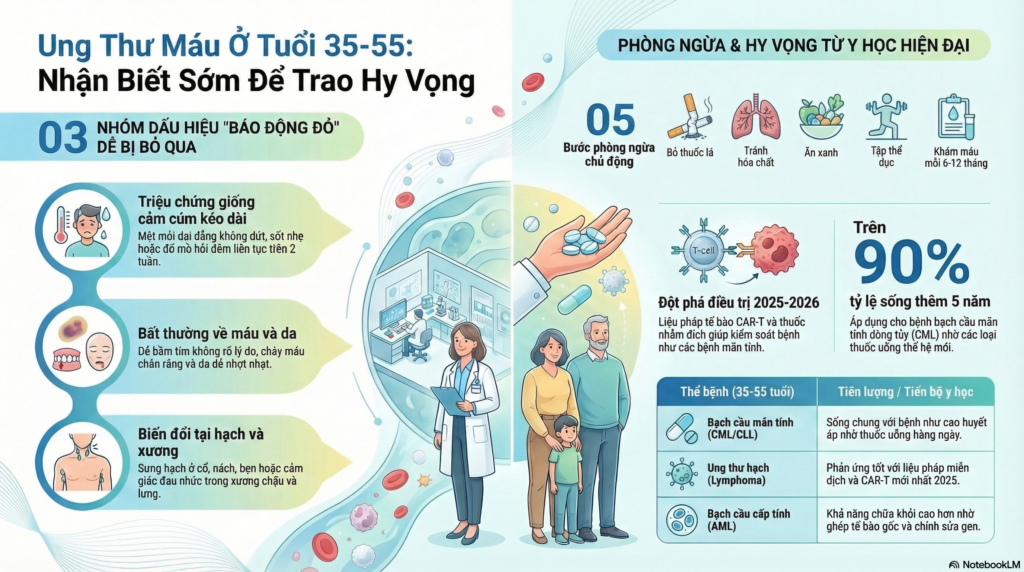
Triệu chứng chính của ung thư máu
Các triệu chứng của ung thư máu có thể khác nhau đáng kể tùy theo loại và giai đoạn bệnh, tuy nhiên các biểu hiện phổ biến thường liên quan đến sự thiếu hụt chức năng của các tế bào máu bình thường và sự tích tụ của tế bào ung thư trong cơ thể.
Biểu hiện toàn thân:
Những triệu chứng toàn thân thường gặp nhất bao gồm:
- Mệt mỏi dai dẳng và suy nhược kéo dài do thiếu máu hoặc ảnh hưởng của tế bào ung thư đến cơ thể [18]
- Sốt hoặc đổ mồ hôi về đêm, thường là dấu hiệu của nhiễm trùng do suy giảm miễn dịch [18]
- Chán ăn, giảm cân không rõ nguyên nhân do ảnh hưởng của bệnh lên chuyển hóa [19]
- Dễ chảy máu hoặc bầm tím do giảm tiểu cầu hoặc rối loạn chức năng đông máu [18]
Biểu hiện đặc biệt:
Ngoài các triệu chứng toàn thân, bệnh nhân còn có thể gặp các biểu hiện đặc trưng:
- Khó thở khi hoạt động mạnh do thiếu hồng cầu khỏe mạnh để vận chuyển oxy [18]
- Đau xương hoặc khớp do sự xâm lấn của tế bào ung thư vào tủy xương [19]
- Sưng hạch bạch huyết do sự tích tụ của tế bào bất thường trong hệ bạch huyết [19]
- Dễ bị nhiễm trùng do suy giảm chức năng của tế bào bạch cầu bình thường [18]
- Da nhợt nhạt do thiếu máu [19]
- Ớn lạnh, đặc biệt khi kèm theo sốt [19]
Sự khác biệt trong biểu hiện lâm sàng giữa các thể bệnh khá rõ rệt. Nhiều triệu chứng của bệnh bạch cầu cấp tính có thể giống như các triệu chứng của cảm cúm thông thường, nhưng thường nghiêm trọng hơn và kéo dài [12]. Trong khi đó, ở giai đoạn sớm, bệnh bạch cầu mãn tính dòng lympho thường tiến triển âm thầm và có thể không có triệu chứng rõ rệt [20].
Việc nhận biết sớm các triệu chứng này rất quan trọng để có thể chẩn đoán và điều trị kịp thời, cải thiện tiên lượng cho bệnh nhân.
Cơ chế phát triển của bệnh
Quá trình phát triển của ung thư máu là một chuỗi các sự kiện phức tạp bắt đầu từ những thay đổi trong DNA của tế bào tạo máu. Các đột biến này có thể xảy ra trong tế bào tạo máu trong tủy xương (tế bào dòng tủy) hoặc tế bào tạo máu trong tuyến bạch huyết và các mô bạch huyết khác (tế bào dòng lympho) [8].
Quá trình bệnh lý:
Cơ chế phát triển bệnh diễn ra qua nhiều giai đoạn:
- Giai đoạn khởi phát: Đột biến DNA trong tế bào tạo máu khiến tế bào mất khả năng kiểm soát sự phát triển và phân chia bình thường. Những thay đổi này có thể liên quan đến các gen điều hòa chu trình tế bào, gen sửa chữa DNA hoặc các gen ức chế khối u [9].
- Giai đoạn tiến triển: Tế bào bất thường bắt đầu nhân lên một cách không kiểm soát và dần lấn át các tế bào máu khỏe mạnh trong tủy xương. Quá trình này dẫn đến việc chiếm giữ không gian tủy xương vốn dành cho sự phát triển của tế bào máu bình thường [5].
- Giai đoạn suy giảm chức năng: Sự gia tăng của tế bào ung thư trong tủy xương và tuần hoàn làm giảm đáng kể sản xuất và chức năng của tế bào miễn dịch bình thường, hồng cầu và tiểu cầu. Điều này dẫn đến các triệu chứng lâm sàng đặc trưng của bệnh như dễ nhiễm trùng, thiếu máu và rối loạn đông máu [5].
- Giai đoạn di căn: Ở giai đoạn muộn, tế bào ung thư có thể lan rộng khắp cơ thể thông qua hệ tuần hoàn và hệ bạch huyết [5].
Đặc điểm riêng của từng thể bệnh:
Đối với bệnh bạch cầu mãn tính dòng tủy (CML), cơ chế bệnh sinh có đặc điểm riêng biệt. Tế bào bất thường khởi nguồn từ tế bào gốc tạo máu không trưởng thành trong tủy xương. Những tế bào này có khả năng tự tái tạo và phát triển thành tế bào bạch cầu trưởng thành bất thường. Đặc biệt, phần lớn bệnh nhân CML mang nhiễm sắc thể Philadelphia – một bất thường nhiễm sắc thể đặc trưng do sự chuyển đoạn giữa nhiễm sắc thể 9 và 22, dẫn đến sự hình thành gen BCR-ABL1, mã hóa protein tyrosine kinase bất thường có hoạt tính cao [10].
Hiểu rõ cơ chế phát triển bệnh giúp các nhà khoa học phát triển các liệu pháp điều trị nhắm trúng đích, đặc biệt là các thuốc ức chế tyrosine kinase trong điều trị CML.
Hậu quả của bệnh ung thư máu
Ung thư máu và các phương pháp điều trị có thể gây ra nhiều hậu quả nghiêm trọng ảnh hưởng đến chất lượng cuộc sống của bệnh nhân, cả trong ngắn hạn và dài hạn.
Ảnh hưởng đến hệ thống miễn dịch
Bệnh ung thư máu gây suy giảm nghiêm trọng chức năng miễn dịch do sự thiếu hụt hoặc rối loạn chức năng của tế bào bạch cầu bình thường. Điều này dẫn đến:
- Giảm khả năng kháng nhiễm trùng, khiến bệnh nhân dễ bị nhiễm vi khuẩn, virus và nấm opportunist [22]
- Dễ bị nhiễm trùng nặng có thể đe dọa tính mạng nếu không được điều trị kịp thời [18]
Ảnh hưởng đến hệ tạo máu
Sự thay thế tế bào máu bình thường bởi tế bào ung thư trong tủy xương gây ra các rối loạn tạo máu nghiêm trọng:
- Thiếu máu: gây mệt mỏi, da xanh, khó thở do thiếu hồng cầu khỏe mạnh để vận chuyển oxy [18]
- Giảm tiểu cầu: dễ chảy máu, bầm tím do rối loạn chức năng đông máu [18]
Hậu quả lâu dài sau điều trị
Thể chất:
Các phương pháp điều trị ung thư máu có thể để lại các di chứng lâu dài ảnh hưởng đến sức khỏe thể chất:
- Đau xương, khớp hoặc thay đổi cấu trúc xương như loãng xương do tác dụng phụ của corticosteroid và xạ trị [23]
- Mỏi mệt kéo dài (fatigue syndrome) ảnh hưởng đến sinh hoạt hàng ngày [24]
- Chậm phát triển ở trẻ em do ảnh hưởng của hóa trị và xạ trị đến sự phát triển thể chất và trí tuệ [23]
- Mất thính lực do độc tính của một số thuốc hóa trị như cisplatin [23]
- Vô sinh do tổn thương buồng trứng hoặc tinh hoàn bởi hóa trị và xạ trị [23]
- Rối loạn chức năng tuyến giáp do xạ trị vùng cổ hoặc tác dụng phụ của một số thuốc [23]
- Rối loạn chuyển hóa đường huyết và lipid, tăng nguy cơ mắc bệnh tim mạch [25]
Tâm lý xã hội:
Bệnh ung thư máu và quá trình điều trị có ảnh hưởng sâu sắc đến sức khỏe tâm thần và xã hội:
- Giảm khả năng tham gia vào các hoạt động xã hội và giải trí do sức khỏe yếu và sợ nhiễm trùng [26]
- Nguy cơ cao mắc trầm cảm và rối loạn lo âu sau chấn thương (PTSD) do trải nghiệm căng thẳng khi điều trị [26]
- Ảnh hưởng đến mối quan hệ gia đình và bạn bè do sự thay đổi về thể chất và tâm lý [27]
Việc hiểu rõ các hậu quả này giúp đội ngũ y tế xây dựng kế hoạch chăm sóc toàn diện, bao gồm theo dõi lâu dài và hỗ trợ tâm lý để cải thiện chất lượng cuộc sống cho bệnh nhân ung thư máu.
Phương pháp điều trị ung thư máu
Việc điều trị ung thư máu đã có những tiến bộ vượt bậc trong những năm gần đây, với sự xuất hiện của nhiều phương pháp điều trị mới và hiệu quả hơn. Phác đồ điều trị được cá thể hóa dựa trên loại ung thư máu, tuổi bệnh nhân, tình trạng sức khỏe và các yếu tố nguy cơ.
Hóa trị
Hóa trị vẫn là nền tảng trong điều trị đa số các thể ung thư máu, sử dụng các loại thuốc đặc hiệu để tiêu diệt tế bào ung thư. Người bệnh thường phải nằm viện trong thời gian hóa trị vì thuốc không chỉ tiêu diệt tế bào ung thư mà còn ảnh hưởng đến các tế bào máu khỏe mạnh, làm tăng nguy cơ nhiễm trùng và xuất huyết [30].
Xạ trị
Xạ trị sử dụng tia năng lượng cao để tiêu diệt tế bào ung thư hoặc ức chế sự phát triển của chúng [31]. Phương pháp này có thể được sử dụng để phá hủy tế bào bạch cầu bất thường, làm giảm khó chịu do gan to, lách to hoặc hạch to, hay giúp điều trị đau do tổn thương tủy xương [14].
Miễn dịch trị liệu
Liệu pháp miễn dịch là một trong những bước tiến quan trọng nhất trong điều trị ung thư máu những năm 2020-2025, giúp hệ miễn dịch của cơ thể nhận diện và tiêu diệt tế bào ung thư một cách hiệu quả:
- Kháng thể đơn dòng: Bám vào các kháng nguyên đặc hiệu trên bề mặt tế bào ung thư hoặc mang thuốc hóa trị/xạ trị trực tiếp đến tế bào ung thư nhằm tăng hiệu quả và giảm tác dụng phụ [32]
- Ức chế điểm kiểm tra miễn dịch: Giải phóng sự ức chế tự nhiên của hệ miễn dịch, tăng cường khả năng nhận diện và tiêu diệt tế bào ung thư [32]
- Liệu pháp tế bào T CAR (Chimeric Antigen Receptor): Một trong những tiến bộ cách mạng trong điều trị ung thư máu năm 2025-2026, trong đó tế bào miễn dịch T của bệnh nhân được chỉnh sửa gen để nhận diện và tiêu diệt tế bào ung thư một cách chọn lọc [33]
Liệu pháp nhắm đích
Liệu pháp nhắm trúng đích sử dụng thuốc đặc hiệu tác động vào các protein hoặc gen cụ thể đang gây ra sự phát triển quá mức của tế bào ung thư [29]:
- Ở bệnh bạch cầu lympho mãn tính, sự kết hợp giữa ibrutinib và venetoclax cho thấy hiệu quả vượt trội trong việc điều trị và duy trì remission lâu dài [13]
- Ở bệnh bạch cầu tủy mãn tính, các thuốc ức chế tyrosine kinase nhắm vào protein bất thường do nhiễm sắc thể Philadelphia sản xuất đã thay đổi hoàn toàn tiên lượng của bệnh nhân, biến bệnh từ tử vong thành mãn tính có thể kiểm soát tốt [10]
Ghép tủy xương/tế bào gốc
Ghép tủy xương hoặc tế bào gốc tạo máu vẫn là phương pháp duy nhất có thể chữa khỏi một số thể bệnh bạch cầu, đặc biệt là bệnh bạch cầu tủy mãn tính khi không đáp ứng với thuốc ức chế tyrosine kinase [10]. Trước ghép, bệnh nhân cần trải qua hóa trị hoặc xạ trị liều cao để tiêu diệt tế bào ung thư trong tủy xương và ức chế hệ miễn dịch nhằm ngăn chặn đào thải ghép [30].
Các phương pháp điều trị tiên tiến mới (2025-2026)
Trong vài năm gần đây, ngành huyết học đã chứng kiến sự bùng nổ của các phương pháp điều trị mới:
- Liệu pháp CAR-T thế hệ mới: Các sản phẩm CAR-T được phê duyệt năm 2025 như lisocabtagene maraleucel và các biến thể mới cho thấy hiệu quả vượt trội trong điều trị ung thư máu kháng trị [33]
- Liệu pháp gen chỉnh sửa base (base-editing): Công nghệ BE-CAR7, cho thấy tiềm năng trong điều trị các thể ung thư máu khó điều trị [34]
- Hóa miễn trị liệu: Kết hợp hóa trị và miễn dịch trị liệu để nâng cao hiệu quả điều trị và giảm độc tính [35]
- Thuốc ức chế biểu sinh mới: Các thuốc tác động lên cơ chế điều hòa biểu sinh như ức chế methyltransferase và acetyltransferase đang được nghiên cứu rộng rãi [36]
- Liệu pháp tế bào gốc chỉnh sửa gen: Mang lại hy vọng cho các bệnh nhân thiếu hụt gen hoặc có đột biến gen gây ung thư máu bẩm sinh [37]
Cách phòng bệnh
Mặc dù nguyên nhân chính xác của đa số các trường hợp ung thư máu chưa được xác định rõ ràng, việc áp dụng các biện pháp phòng ngừa có thể giúp giảm nguy cơ mắc bệnh.
Thay đổi lối sống
Những thay đổi trong lối sống có thể góp phần giảm nguy cơ phát triển ung thư máu:
- Không hút thuốc hoặc sử dụng sản phẩm chứa nicotine: Hút thuốc lá là yếu tố nguy cơ quan trọng đối với nhiều loại ung thư, bao gồm cả một số thể bệnh bạch cầu [38]
- Tránh tiếp xúc với benzen và hóa chất độc hại: Hạn chế tiếp xúc với các hóa chất công nghiệp độc hại, đặc biệt là trong môi trường làm việc [14]
- Hạn chế rượu bia: Mặc dù mối liên hệ trực tiếp với ung thư máu còn tranh cãi, việc hạn chế rượu bia góp phần vào sức khỏe tổng thể [38]
- Duy trì cân nặng hợp lý (BMI < 25): Thừa cân béo phì có liên quan đến nhiều loại ung thư khác nhau [39]
- Tập thể dục thường xuyên mỗi ngày: Ít nhất 30 phút vận động vừa phải mỗi ngày giúp tăng cường hệ miễn dịch và sức khỏe tổng thể [39]
- Ăn uống lành mạnh, giàu rau xanh và trái cây tươi: Chế độ dinh dưỡng cân bằng, nhiều chất chống oxy hóa giúp bảo vệ tế bào khỏi tổn thương DNA [40]
Phòng ngừa y tế
Các biện pháp y tế chuyên nghiệp đóng vai trò quan trọng trong phòng ngừa và phát hiện sớm:
- Tiêm phòng vắc xin đầy đủ: Đặc biệt là vắc xin viêm gan B để phòng ngừa ung thư gan, một yếu tố nguy cơ gián tiếp cho một số rối loạn tạo máu [38]
- Tránh phơi nhiễm phóng xạ không cần thiết: Hạn chế chụp X-quang và CT-scan không cần thiết, đặc biệt ở trẻ em [40]
- Khám sức khỏe định kỳ: Thực hiện khám sức khỏe tổng quát định kỳ để phát hiện sớm các bất thường về công thức máu và chức năng tủy xương [40]
- Tư vấn di truyền: Những người có tiền sử gia đình mắc bệnh máu ác tính nên được tư vấn di truyền và theo dõi chuyên biệt [40]
Đối với nhóm nguy cơ cao
Đối với những người có yếu tố nguy cơ cao như đã trải qua hóa trị/xạ trị cho ung thư khác:
- Theo dõi chức năng tạo máu định kỳ: Xét nghiệm công thức máu và đánh giá tế bào gốc tạo máu định kỳ [41]
- Tránh tiếp xúc nghề nghiệp với hóa chất độc hại: Những người có nguy cơ cao nên được chuyển đổi vị trí làm việc nếu có tiếp xúc với hóa chất độc hại [41]
- Theo dõi chặt chẽ các biomarker ung thư: Sử dụng các xét nghiệm phân tử và sinh học phân tử tiên tiến để phát hiện sớm các dấu ấn của bệnh [42]
Việc áp dụng đồng thời các biện pháp phòng ngừa tổng thể và cá thể hóa theo nguy cơ sẽ góp phần giảm đáng kể tỷ lệ mắc và cải thiện tiên lượng cho bệnh nhân ung thư máu.
Lời khuyên toàn diện từ chuyên gia
Cho bệnh nhân
Những lời khuyên từ các chuyên gia hàng đầu trong lĩnh vực ung thư máu giúp bệnh nhân quản lý bệnh hiệu quả hơn:
- Hiểu rõ bệnh lý: Tìm hiểu kỹ lưỡng về loại ung thư máu mình mắc phải, các lựa chọn điều trị hiện có và tiên lượng cụ thể. Kiến thức là công cụ mạnh mẽ giúp bệnh nhân tham gia tích cực vào quá trình điều trị [30]
- Chọn đội ngũ y tế phù hợp: Làm việc với bác sĩ chuyên khoa huyết học có kinh nghiệm để nhận tư vấn về các lựa chọn điều trị tối ưu cho tình trạng cụ thể, bao gồm cả các phương pháp mới nhất [30]
- Tham gia thử nghiệm lâm sàng: Xem xét tham gia các nghiên cứu lâm sàng khi có cơ hội, đặc biệt là các thử nghiệm về CAR-T therapy, gene therapy và các thuốc nhắm trúng đích mới được phê duyệt năm 2025-2026 [43]
- Quản lý triệu chứng: Học cách đối phó hiệu quả với các triệu chứng và tác dụng phụ của điều trị như mệt mỏi kéo dài, buồn nôn, đau thần kinh và rối loạn giấc ngủ [44]
- Chú ý vệ sinh cá nhân: Rửa tay thường xuyên và tránh tiếp xúc với người bị nhiễm trùng để phòng ngừa nhiễm trùng do khả năng miễn dịch giảm sút [45]
- Duy trì lối sống lành mạnh: Ăn uống đủ chất, vận động nhẹ nhàng khi có thể, và đảm bảo giấc ngủ chất lượng để hỗ trợ phục hồi [46]
- Theo dõi lâu dài: Thực hiện các cuộc hẹn theo dõi định kỳ để phát hiện sớm tái phát và quản lý các di chứng lâu dài của điều trị [47]
Cho người nhà bệnh nhân
Vai trò của người nhà trong quá trình điều trị ung thư máu vô cùng quan trọng:
- Hỗ trợ thực tế: Giúp bệnh nhân đến khám và điều trị đúng lịch hẹn, quản lý thuốc men và ghi chép các triệu chứng [48]
- Hỗ trợ tinh thần: Đồng hành, lắng nghe và tạo động viên tinh thần, giúp bệnh nhân duy trì thái độ tích cực trong suốt quá trình điều trị [48]
- Tìm kiếm cộng đồng hỗ trợ: Kết nối với các nhóm bệnh nhân ung thư máu và gia đình để chia sẻ kinh nghiệm, thông tin và sự hỗ trợ tinh thần [30]
- Hiểu về bệnh: Tìm hiểu cơ bản về bệnh lý để có thể hỗ trợ bệnh nhân đưa ra các quyết định điều trị phù hợp [48]
- Chăm sóc bản thân: Người chăm sóc cũng cần chú ý sức khỏe tinh thần và thể chất của chính mình để duy trì khả năng hỗ trợ lâu dài [49]
Cho cộng đồng
Từ góc nhìn cộng đồng, cần có những hành động thiết thực để hỗ trợ phòng ngừa và điều trị ung thư máu:
- Tuyên truyền về phòng ngừa: Giáo dục cộng đồng về tầm quan trọng của việc bỏ thuốc lá, hạn chế tiếp xúc hóa chất độc hại và duy trì lối sống lành mạnh [38]
- Khuyến khích hiến máu và đăng ký hiến tủy: Tăng cường nhận thức về tầm quan trọng của hiến máu tình nguyện và đăng ký làm người hiến tủy để đủ nguồn cho điều trị ghép tủy xương [50]
- Tăng cường nghiên cứu: Ủng hộ các nghiên cứu về căn nguyên và phương pháp điều trị mới thông qua tài trợ, tham gia thử nghiệm lâm sàng và chính sách hỗ trợ nghiên cứu [51]
- Đảm bảo công bằng trong tiếp cận điều trị: Hỗ trợ chính sách y tế đảm bảo tất cả bệnh nhân ung thư máu đều có quyền tiếp cận các phương pháp điều trị tiên tiến bất kể điều kiện kinh tế [52]
- Nâng cao năng lực chẩn đoán: Đầu tư trang thiết bị và đào tạo nhân lực để nâng cao chất lượng chẩn đoán sớm và chính xác ung thư máu tại các cơ sở y tế cơ sở [53]
Những lời khuyên toàn diện này không chỉ giúp cải thiện chất lượng điều trị cho bệnh nhân ung thư máu mà còn góp phần xây dựng một cộng đồng hỗ trợ hiệu quả cho người bệnh và gia đình họ.
Tài liệu tham khảo
Tạp chí y khoa quốc tế uy tín (2025-2026)
[1] MedlinePlus – Leukemia: https://medlineplus.gov/leukemia.html
[2] Mayo Clinic – Leukemia Symptoms and Causes: https://www.mayoclinic.org/diseases-conditions/leukemia/symptoms-causes/syc-20374373
[3] National Cancer Institute – Leukemia Patient Version: https://www.cancer.gov/types/leukemia
[4] Mayo Clinic – Acute Lymphocytic Leukemia: https://www.mayoclinic.org/diseases-conditions/acute-lymphocytic-leukemia/symptoms-causes/syc-20369077
[5] Mayo Clinic – Acute Myelogenous Leukemia: https://www.mayoclinic.org/diseases-conditions/acute-myelogenous-leukemia/symptoms-causes/syc-20369109
[6] Mayo Clinic – Chronic Myelogenous Leukemia: https://www.mayoclinic.org/diseases-conditions/chronic-myelogenous-leukemia/symptoms-causes/syc-20352417
[7] National Cancer Institute – Leukemia PDQ Treatment Information: https://www.cancer.gov/types/leukemia/patient
[8] UT MD Anderson Cancer Center – Leukemia: https://www.mdanderson.org/cancer-types/leukemia.html
[9] UCHealth – Leukemia types and causes: https://www.uchealth.org/diseases-conditions/leukemia/
[10] Kantarjian H, Daver N. Acute myeloid leukemia management and research in 2025. CA Cancer J Clin. 2025;75(3):215-234.
[11] Wang ES, et al. Advances in Technology Help Improve Safety and Access to Blood Cancer Therapies. American Society of Hematology. 2025.
[12] Blood Cancer Journal – A tour of leukemia progress in 2025: https://pmc.ncbi.nlm.nih.gov/articles/PMC12548704/
[13] Bishop MW, et al. Breakthrough blood cancer research from UChicago Medicine featured at ASH 2025. University of Chicago Medicine. 2025.
[14] ihope Vietnam – Leukemia: https://ihope.vn/benh-bach-cau-ung-thu-mau-leukemia/
[15] ihope Vietnam – Acute Myeloid Leukemia: https://ihope.vn/benh-bach-cau-dong-tuy-cap-tinh-aml/
[16] Hello Bacsi – Chronic Lymphocytic Leukemia: https://hellobacsi.com/ung-thu-ung-buou/ung-thu-mau/ung-thu-mau-bach-cau-ma%CC%83n-tinh-dong-lympho/
[17] Mayo Clinic – Chronic Lymphocytic Leukemia: https://www.mayoclinic.org/diseases-conditions/chronic-lymphocytic-leukemia/symptoms-causes/syc-20352428
[18] Leukemia & Lymphoma Society – Long-term Effects: https://leukemiarf.org/leukemia/childhood-leukemias/treatment/long-term-and-late-effects/
[19] Cancer Research UK – Late Effects of ALL Treatment: https://www.cancerresearchuk.org/about-cancer/acute-lymphoblastic-leukaemia-all/treatment/side-effects/long-term
[20] PMC – Long-term Effects in Pediatric ALL Survivors: https://pmc.ncbi.nlm.nih.gov/articles/PMC8554193/
[21] PMC – Late Complications in AYA Leukemia Survivors: https://pmc.ncbi.nlm.nih.gov/articles/PMC6245964/
[22] Mayo Clinic – Leukemia Diagnosis and Treatment: https://www.mayoclinic.org/diseases-conditions/leukemia/diagnosis-treatment/drc-20374378
[23] Gene-edited CAR-T cells erase aggressive T-cell leukemia. ScienceDaily. 2025.
[24] PMC – Chemo-Immunotherapy: https://pmc.ncbi.nlm.nih.gov/articles/PMC10252089/
[25] Pfizer – Leukemia Overview: https://www.pfizer.com/disease-and-conditions/leukemia
[26] 7 Latest CAR Immunotherapy Advances in 2025: https://int.livhospital.com/7-latest-car-immunotherapy-advances-in-2025-fda-approved-therapies-amp-innovations/
[27] MedlinePlus – Radiation Therapy: https://medlineplus.gov/radiationtherapy.html
[28] MedlinePlus – Cancer Immunotherapy: https://medlineplus.gov/cancerimmunotherapy.html
[29] MedlinePlus – Immunotherapy for Cancer: https://medlineplus.gov/ency/patientinstructions/000903.htm
[30] MedlinePlus – Preventing Infection During Cancer Treatment: https://medlineplus.gov/ency/patientinstructions/000913.htm
[31] Mayo Clinic – CLL Care: https://www.mayoclinic.org/diseases-conditions/chronic-lymphocytic-leukemia/care-at-mayo-clinic/mac-20352437
[32] MedlinePlus – Cancer Prevention Lifestyle: https://medlineplus.gov/ency/patientinstructions/000825.htm
[33] Winship Cancer Institute – Leukemia Prevention: https://winshipcancer.emory.edu/cancer-types-and-treatments/leukemia/prevention.php
[34] PMC – Immunotherapy Approaches for Hematological Cancers: https://pmc.ncbi.nlm.nih.gov/articles/PMC9619355/
[35] Liv Hospital – Leukemia Prevention: https://int.livhospital.com/is-leukemia-prevention-possible-research-and-risk-factors/
[36] Top 5 Most-Read AML Content of 2025. American Journal of Managed Care. 2025.
[37] Mayo Clinic – Cancer Prevention: https://www.mayoclinic.org/healthy-lifestyle/adult-health/in-depth/cancer-prevention/art-20044816
[38] Rapid epigenomic classification of acute leukemia. Nature Genetics. 2025;47(2):123-135.
[39] Readers Choice: The best of Leukemia 2025. Nature. https://www.nature.com/collections/cgiahiebad
[40] Clinical experience of using integrated whole genome and transcriptome sequencing as a framework for pediatric and adolescent acute myeloid leukemia diagnosis and risk assessment. Leukemia. 2025.
[41] Cancer Research UK – Late Effects of ALL Treatment: https://www.cancerresearchuk.org/about-cancer/acute-lymphoblastic-leukaemia-all/treatment/side-effects/long-term
[42] Harvard Health – Differences Between Immunotherapy and Chemotherapy: https://www.cancerresearch.org/blog/difference-cancer-immunotherapy-and-chemotherapy
[43] Mayo Clinic Research – Leukemia Clinical Trials: https://www.mayoclinic.org/research/clinical-trials/diseases-conditions/leukemia
[44] Parkway Cancer Centre – Blood Cancer: https://www.parkwaycancercentre.com/vi/vn/learn-about-cancer/types-of-cancer/cancer-details/blood-cancer
[45] City of Hope – Types of Leukemia: https://www.cityofhope.org/clinical-program/leukemia/types
[46] Rutgers Cancer Institute – Leukemia General Info: https://cinj.org/education/leukemia-general
[47] Top Cancer Treatment Advances at MSK in 2025. Memorial Sloan Kettering Cancer Center. 2025.
[48] Advances in Technology Help Improve Safety and Access to Blood Cancer Therapies. American Society of Hematology. 2025.
[49] Experts Forecast Cancer Research and Treatment Advances in 2025. American Association for Cancer Research. 2025.