Định nghĩa và phân loại
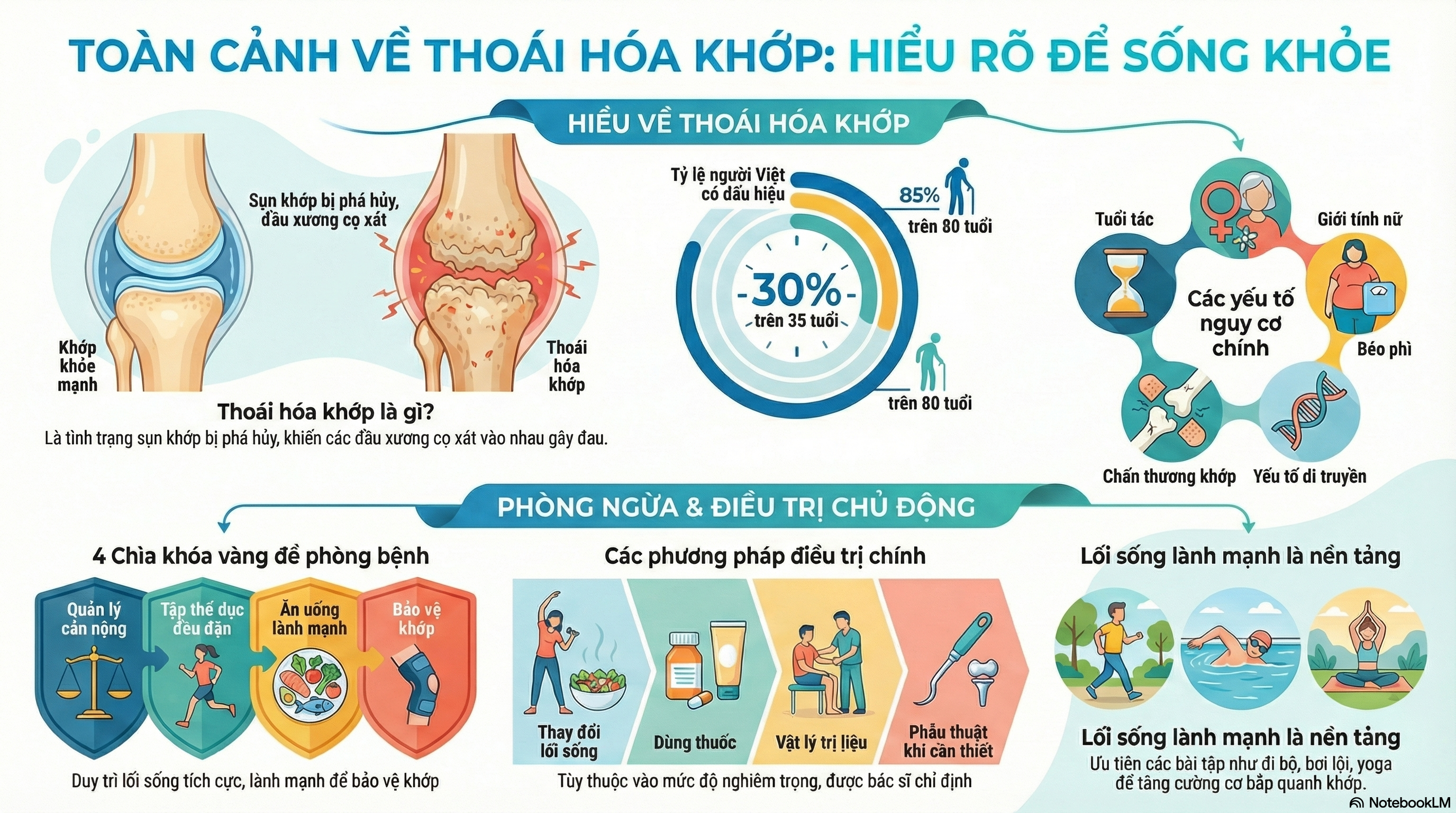
Thoái hóa khớp (Osteoarthritis – OA) là dạng viêm khớp phổ biến nhất trên thế giới. Đây là một bệnh lý thoái hóa khớp mãn tính, trong đó mô sụn và các cấu trúc khác trong khớp bị tổn thương theo thời gian [1][2].
Định nghĩa
Thoái hóa khớp xảy ra khi lớp sụn bảo vệ ở đầu xương bị mài mòn dần theo thời gian. Sụn là mô chắc chắn có kết cấu trơn láng giúp các đầu xương trượt nhẹ nhàng lên nhau khi cử động khớp. Khi sụn bị phá hủy, các đầu xương sẽ cọ xát trực tiếp vào nhau, gây đau đớn, sưng viêm và mất khả năng vận động [1][5].
Phân loại
Thoái hóa khớp được phân loại thành hai loại chính:
- Thoái hóa khớp nguyên phát: Không có nguyên nhân xác định rõ ràng, liên quan đến quá trình lão hóa tự nhiên
- Thoái hóa khớp thứ phát: Do các yếu tố như chấn thương khớp, béo phì, hoặc các bệnh lý khác [1]
Ngoài ra, thoái hóa khớp cũng được phân loại theo vị trí ảnh hưởng:
- Thoái hóa khớp gối
- Thoái hóa khớp hông
- Thoái hóa khớp cổ tay và ngón tay
- Thoái hóa khớp cột sống
Thực trạng tại Việt Nam
Tại Việt Nam, tình trạng thoái hóa khớp đang ngày càng phổ biến và có xu hướng trẻ hóa:
- Theo thống kê của Hội Cơ Xương Khớp Việt Nam, khoảng 30% người trên 35 tuổi có biểu hiện thoái hóa khớp [9].
- Tỷ lệ này tăng lên 60% ở nhóm người trên 65 tuổi và 85% ở những người trên 80 tuổi [10].
- Một nghiên cứu tại các cơ sở y tế cho thấy 57,2% người cao tuổi đến khám ngoại trú bị thoái hóa khớp gối [11].
- Tại Mỹ, có 80% dân số trên 55 tuổi bị thoái hóa khớp, trong khi tại Việt Nam, tỷ lệ này là khoảng 23,3% ở người trên 40 tuổi [12].
Căn bệnh này đang ảnh hưởng ngày càng nhiều đến nữ giới hơn nam giới. Năm 2020, 61% trường hợp thoái hóa khớp là ở phụ nữ so với 39% ở nam giới [13].
Dự kiến đến năm 2050, thoái hóa khớp sẽ tăng lên 74,9% ở đầu gối, 48,65% ở tay, 78,6% ở hông và 95,1% ở các khớp khác, bao gồm cả khuỷu tay và vai [14].
Nguyên nhân
Nguyên nhân gây thoái hóa khớp có thể chia thành hai nhóm chính:
Yếu tố không thể thay đổi
- Tuổi tác: Nguy cơ thoái hóa khớp tăng theo tuổi do quá trình lão hóa tự nhiên của mô sụn [1][3].
- Giới tính: Phụ nữ có nguy cơ cao hơn nam giới, đặc biệt sau mãn kinh [2].
- Yếu tố di truyền: Một số đột biến gen có thể làm tăng nguy cơ mắc bệnh [6].
- Dị tật bẩm sinh: Các dị tạt về cấu trúc khớp có thể làm tăng áp lực lên khớp, dẫn đến thoái hóa [7].
Yếu tố có thể thay đổi
- Béo phì: Thừa cân làm tăng áp lực lên các khớp chịu lực như gối, hông và cột sống [3][5].
- Chấn thương khớp: Tổn thương do tai nạn, thể thao hoặc lao động nặng có thể dẫn đến thoái hóa khớp [4].
- Nghề nghiệp và hoạt động lặp đi lặp lại: Những công việc đòi hỏi phải quỳ, trèo cầu thang thường xuyên, hoặc nâng vật nặng có nguy cơ cao [6].
- Yếu cơ: Nhóm cơ yếu không hỗ trợ tốt cho khớp, dẫn đến tổn thương gia tăng [8].
Cơ chế phát triển
Cơ chế phát triển của thoái hóa khớp là một quá trình phức tạp, đa yếu tố:
Biến đổi sụn khớp
- Quá trình thoái hóa bắt đầu bằng sự mất cân bằng giữa quá trình tạo và phân hủy sụn [17].
- Sụn bị tổn thương do chấn thương, viêm mãn tính hoặc quá trình lão hóa sẽ kích hoạt phản ứng viêm [18].
- Sự hoạt hóa của các enzyme phân giải ma trận ngoại bào (matrix metalloproteinases) làm phá hủy collagen và proteoglycan trong sụn [16].
Viêm màng hoạt dịch
- Màng hoạt dịch bị kích thích bởi các chất gây viêm từ sụn thoái hóa [15].
- Tình trạng viêm kéo dài dẫn đến sản xuất các cytokine gây viêm như IL-1β và TNF-α [19].
Biến đổi xương dưới sụn
- Sự thay đổi trong cấu trúc xương dưới sụn với sự hình thành các gai xương (osteophyte) [15].
- Xương dưới sụn trở nên xốp và dày lên do tăng tạo xương bất thường [20].
Tái tạo không hiệu quả
- Cơ thể cố gắng sửa chữa tổn thương nhưng quá trình tái tạo không hiệu quả [21].
- Tế bào sụn (chondrocyte) bị chết do apoptosis hoặc quá trình biến đổi thành tế bào xương không đúng [22].
Hậu quả
Thoái hóa khớp gây ra nhiều hậu quả nghiêm trọng cho sức khỏe và chất lượng cuộc sống:
Đau đớn và giảm chức năng vận động
- Đau khớp tăng khi vận động và giảm khi nghỉ ngơi [24].
- Cứng khớp sau thời gian nghỉ, đặc biệt là vào buổi sáng [24].
- Vận động hạn chế do đau và biến dạng khớp [23].
Ảnh hưởng tâm lý và xã hội
- Chất lượng cuộc sống bị ảnh hưởng nghiêm trọng [26].
- Có thể dẫn đến lo âu, trầm cảm do đau mãn tính [25].
- Giảm khả năng lao động và độc lập trong sinh hoạt hàng ngày [27].
Biến chứng và bệnh lý kèm theo
- Tăng huyết áp và các bệnh tim mạch do ít vận động [23].
- Béo phì do giảm tiêu hao năng lượng [23].
- Mất ngủ do đau [28].
Gánh nặng kinh tế
- Chi phí điều trị và phục hồi chức năng cao [28].
- Mất năng suất lao động và nghỉ việc không mong muốn [27].
- Nhu cầu phẫu thuật thay khớp nhân tạo tăng cao [29].
Điều trị

Điều trị thoái hóa khớp nhằm mục tiêu giảm đau, cải thiện chức năng và chậm tiến triển của bệnh. Phương pháp điều trị bao gồm:
Thay đổi lối sống
Tập luyện
Tập thể dục đều đặn là phương pháp điều trị đầu tay cho thoái hóa khớp:
- Tập luyện giúp tăng cường cơ bắp xung quanh khớp
- Cải thiện phạm vi vận động và linh hoạt
- Giảm đau và cứng khớp
- Các bài tập phù hợp bao gồm đi bộ, bơi lội, đạp xe, thái cực quyền, yoga [41].
Kiểm soát cân nặng
- Giảm áp lực lên các khớp chịu lực như gối và hông
- Cải thiện hiệu quả của các phương pháp điều trị khác [31].
Sử dụng nhiệt và lạnh
- Trị liệu nhiệt giúp thư giãn cơ và giảm đau
- Trị liệu lạnh giúp giảm viêm và tê [39].
Thuốc điều trị
Giảm đau không kê đơn
- Paracetamol là thuốc giảm đau đầu tiên được khuyến cáo [36].
- NSAIDs như ibuprofen, naproxen giúp giảm đau và chống viêm [36].
Thuốc kháng viêm dạng bôi ngoài
- NSAIDs dạng gel có ít tác dụng phụ hơn và hiệu quả giảm đau tương đương [32].
Tiêm thuốc
- Corticosteroid: Tiêm trực tiếp vào khớp để giảm viêm cấp tính [43].
- Acid hyaluronic: Tiêm bổ sung chất nhờn cho khớp khô [37].
Vật lý trị liệu
- Các chương trình tập luyện cá nhân hóa giúp tăng cường cơ bắp
- Cải thiện phạm vi chuyển động và kỹ thuật vận động an toàn [38].
Can thiệp phẫu thuật
Phẫu thuật được xem xét khi các phương pháp điều trị bảo tồn không hiệu quả:
- Thay khớp nhân tạo: Loại bỏ khớp bị hư hại và thay thế bằng khớp nhân tạo [32].
- Ghép sụn: Sửa chữa hoặc thay thế mô sụn bị hư hại [34].
- Cắt xương (osteotomy): Chỉnh sửa lệch trục khớp [34].
Cách phòng bệnh
Phòng ngừa thoái hóa khớp tập trung vào các biện pháp sau:
Quản lý cân nặng
- Duy trì chỉ số khối cơ thể (BMI) trong giới hạn bình thường (18,5 – 24,9)
- Tránh béo phì để giảm áp lực lên các khớp chịu lực [45][47].
Tập thể dục đều đặn
- Tập các bài tập có lợi cho khớp như bơi lội, đi bộ, thái cực quyền
- Tránh các môn thể thao quá sức hoặc dễ gây chấn thương [46][48].
Bảo vệ khớp khỏi chấn thương
- Sử dụng thiết bị bảo hộ khi chơi thể thao hoặc làm việc có nguy cơ tổn thương
- Điều trị kịp thời các chấn thương khớp để tránh hậu quả lâu dài [49][50].
Chế độ ăn uống lành mạnh
- Tăng cường thực phẩm chống viêm như cá giàu omega-3, rau xanh, trái cây
- Giảm tiêu thụ thực phẩm gây viêm như đồ chiên rán, thực phẩm chế biến sẵn [51].
Tránh các yếu tố nguy cơ nghề nghiệp
- Hạn chế các động tác lặp đi lặp lại gây áp lực lên khớp
- Tăng cường nghỉ ngơi giữa các chu kỳ làm việc nặng [45].
Lời khuyên toàn diện từ chuyên gia
Các chuyên gia y tế hàng đầu thế giới đưa ra những khuyến nghị toàn diện cho việc quản lý và phòng ngừa thoái hóa khớp:
Tự quản lý bệnh hiệu quả
- Giáo dục bệnh nhân về bệnh lý và cách kiểm soát triệu chứng [53].
- Thiết lập chế độ tập luyện cá nhân hóa phù hợp với từng người [53].
- Tự theo dõi triệu chứng và diễn tiến bệnh để điều chỉnh kế hoạch điều trị [53].
Chăm sóc toàn diện
- Kết hợp nhiều phương pháp điều trị để đạt hiệu quả tối ưu [54].
- Áp dụng triết lý chăm sóc lấy bệnh nhân làm trung tâm [53].
- Tận dụng các phương pháp bổ trợ nếu phù hợp như châm cứu, thảo dược [55].
Phòng ngừa tích cực
- Duy trì cân nặng hợp lý suốt đời [53].
- Thường xuyên theo dõi sức khỏe xương khớp, đặc biệt sau tuổi 40 [56].
- Ngừng hút thuốc vì nó có thể làm chậm quá trình tái tạo sụn [57].
Tăng cường sức khỏe tổng thể
- Cân bằng giữa hoạt động thể chất và nghỉ ngơi [57].
- Quản lý căng thẳng tâm lý để tránh tình trạng viêm mạn tính [58].
- Duy trì chế độ dinh dưỡng cân đối với đầy đủ vitamin và khoáng chất [51].
Tuân thủ điều trị
- Thực hiện đúng chỉ định của bác sĩ về thuốc men và vật lý trị liệu
- Không tự ý ngừng thuốc mà không tham khảo ý kiến chuyên gia
- Định kỳ tái khám để đánh giá hiệu quả điều trị và điều chỉnh phương án
Phát hiện sớm
- Nhận biết các dấu hiệu cảnh báo sớm của thoái hóa khớp
- Tư vấn di truyền nếu có tiền sử gia đình mắc bệnh
- Khám sức khỏe định kỳ để phát hiện và can thiệp kịp thời
Kết luận
Thoái hóa khớp là một bệnh lý phổ biến, ảnh hưởng nghiêm trọng đến chất lượng cuộc sống của người bệnh và tạo gánh nặng lớn cho hệ thống y tế. Việc hiểu rõ về bệnh từ định nghĩa, nguyên nhân, cơ chế phát triển đến hậu quả giúp chúng ta có cái nhìn toàn diện hơn về vấn đề này.
Quan trọng nhất là việc phòng ngừa và điều trị sớm có thể giúp kiểm soát hiệu quả triệu chứng và cải thiện chất lượng cuộc sống. Sự kết hợp giữa thay đổi lối sống, điều trị y tế phù hợp và tự quản lý bệnh hiệu quả là chìa khóa để sống khỏe mạnh với thoái hóa khớp.
Việc tiếp cận toàn diện, cá nhân hóa và dựa trên bằng chứng y khoa từ các tổ chức uy tín như Mayo Clinic, NIH, WHO sẽ giúp người bệnh đạt được kết quả tối ưu trong quá trình điều trị và quản lý bệnh.
Nguồn tham khảo
[1] Osteoarthritis – Symptoms & causes – Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/osteoarthritis/symptoms-causes/syc-20351925
[2] Osteoarthritis: MedlinePlus Genetics: https://medlineplus.gov/genetics/condition/osteoarthritis/
[3] Osteoarthritis – MedlinePlus: https://medlineplus.gov/osteoarthritis.html
[4] Arthritis – Symptoms and causes – Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/arthritis/symptoms-causes/syc-20350772
[5] Osteoarthritis: Symptoms, Diagnosis, and Treatment – Arthritis Foundation: https://www.arthritis.org/diseases/osteoarthritis
[6] Occupational and genetic risk factors for osteoarthritis: A review – PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC4562436/
[7] Osteoarthritis: MedlinePlus Medical Encyclopedia: https://medlineplus.gov/ency/article/000423.htm
[8] Osteoarthritis Risk Factors and Causes – Healthline: https://www.healthline.com/health/osteoarthritis-risk-factors
[9] Thoái hóa khớp – Bệnh viện đa khoa Vạn Hạnh: https://benhvienvanhanh.vn/tin-co-xuong-khop/thoai-hoa-khop/
[10] Biến chứng thoái hóa khớp – Báo VnExpress Sức khỏe: https://vnexpress.net/bien-chung-thoai-hoa-khop-4664391.html
[11] TÌNH HÌNH THOÁI HOÁ KHỚP GỐI VÀ MỘT SỐ YẾU TỐ LIÊN QUAN: https://tapchiyhocvietnam.vn/index.php/vmj/article/view/7029
[12] Hơn 20% dân số bị thoái hóa khớp | BÁO SÀI GÒN GIẢI PHÓNG: https://www.sggp.org.vn/hon-20-dan-so-bi-thoai-hoa-khop-post471971.html
[13] 1 tỷ người sẽ bị thoái hóa khớp vào năm 2050, phòng ngừa thế nào?: https://suckhoedoisong.vn/1-ty-nguoi-se-bi-thoai-hoa-khop-vao-nam-2050-phong-ngua-the-nao-169231219145017335.htm
[14] 1 tỷ người sẽ bị thoái hóa khớp vào năm 2050, phòng ngừa thế nào? – BV Quận 10: http://bvquan5.medinet.gov.vn/benh-ve-xuong-khop/1-ty-nguoi-se-bi-thoai-hoa-khop-vao-nam-2050-phong-ngua-the-nao-cmobile17616-134786.aspx
[15] Pathophysiological Perspective of Osteoarthritis – PMC – NIH: https://pmc.ncbi.nlm.nih.gov/articles/PMC7696673/
[16] Molecular mechanisms underlying osteoarthritis development: https://pubmed.ncbi.nlm.nih.gov/28506315/
[17] Pathogenesis of Osteoarthritis: Risk Factors, Regulatory Pathways: https://pubmed.ncbi.nlm.nih.gov/32751156/
[18] Ageing and the pathogenesis of osteoarthritis – PMC – NIH: https://pmc.ncbi.nlm.nih.gov/articles/PMC4938009/
[19] Osteoarthritis Pathogenesis: A Review of Molecular Mechanisms: https://pmc.ncbi.nlm.nih.gov/articles/PMC4747051/
[20] Osteoarthritis: New Insight on Its Pathophysiology – PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC9604603/
[21] Osteoarthritis pathogenesis: a review of molecular mechanisms: https://pubmed.ncbi.nlm.nih.gov/25311420/
[22] Advances in the pathology and treatment of osteoarthritis – PubMed: https://pubmed.ncbi.nlm.nih.gov/39889821/
[23] Osteoarthritis: A Critical Review – PMC – NIH: https://pmc.ncbi.nlm.nih.gov/articles/PMC4349405/
[24] Osteoarthritis Symptoms, Causes & Risk Factors | NIAMS: https://www.niams.nih.gov/health-topics/osteoarthritis
[25] Links between Osteoarthritis and Diabetes: Implications – NIH: https://pmc.ncbi.nlm.nih.gov/articles/PMC4254543/
[26] Quality of life and self-reported disability in patients with osteoarthritis: https://pmc.ncbi.nlm.nih.gov/articles/PMC10243418/
[27] Osteoarthritis | Arthritis – CDC: https://www.cdc.gov/arthritis/osteoarthritis/index.html
[28] Osteoarthritis – World Health Organization (WHO): https://www.who.int/news-room/fact-sheets/detail/osteoarthritis
[29] Osteoarthritis – StatPearls – NCBI Bookshelf – NIH: https://www.ncbi.nlm.nih.gov/books/NBK482326/
[30] Osteoarthritis: Mayo Clinic Radio – YouTube: https://www.youtube.com/watch?v=zKxKet6zmww
[31] Arthritis pain: Treatments absorbed through your skin – Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/osteoarthritis/in-depth/pain-medications/art-20045899
[32] Osteoarthritis – Diagnosis & treatment – Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/osteoarthritis/diagnosis-treatment/drc-20351930
[33] Osteoarthritis Treatment: Lifestyle, Medication, and More – Healthline: https://www.healthline.com/health/osteoarthritis-treatment
[34] What Medications Treat Osteoarthritis? – WebMD: https://www.webmd.com/osteoarthritis/medicines-treat-oa
[35] WebMD Osteoarthritis Guide: Treatment: https://www.webmd.com/osteoarthritis/guide-chapter-osteoarthritis-treatment
[36] What are the Treatments for Osteoarthritis? – WebMD: https://www.webmd.com/osteoarthritis/options-basics
[37] Knee Injections for Osteoarthritis – Healthline: https://www.healthline.com/health/osteoarthritis/knee-injections-for-osteoarthritis
[38] Hyaluronan Injections for Knee Osteoarthritis – WebMD: https://www.webmd.com/osteoarthritis/hyaluronan-injections-knee
[39] WebMD Osteoarthritis Video Library: https://www.webmd.com/osteoarthritis/video/default.htm
[40] 5 options for knee arthritis pain – Mayo Clinic Health System: https://sncs-prod-external.mayo.edu/hometown-health/speaking-of-health/troubled-by-knee-arthritis-but-not-ready-for-knee-replacement
[41] Osteoarthritis Prevention: How to Keep Your Joints Healthy – Healthline: https://www.healthline.com/health/osteoarthritis-prevention
[42] Osteoarthritis (OA) Prevention: Healthy Weight, Exercise, & More – WebMD: https://www.webmd.com/osteoarthritis/osteoarthritis-prevention-1
[43] Symptom Relief for Osteoarthritis – Dr. Scholl’s: https://www.drscholls.com/pages/symptoms-and-conditions-osteoarthritis-pain
[44] Weight loss is an excellent step in helping to manage arthritis … – Mayo Clinic: https://www.facebook.com/MayoClinic/posts/weight-loss-is-an-excellent-step-in-helping-to-manage-arthritis-symptoms-but-it-/10155292987822517/
[45] Recommendations for weight management in osteoarthritis: https://pmc.ncbi.nlm.nih.gov/articles/PMC9718266/
[46] Exercise helps ease arthritis pain and stiffness – Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/arthritis/in-depth/arthritis/art-20047971
[47] What is the evidence for a role for diet and nutrition in osteoarthritis?: https://pmc.ncbi.nlm.nih.gov/articles/PMC5905611/
[48] How to Stay Active With Osteoarthritis? – Mayo Clinic: https://www.youtube.com/watch?v=E42zVB-OCug
[49] Exercise for osteoarthritis – Physiopedia: https://www.physio-pedia.com/Exercise_for_osteoarthritis
[50] Mayo Clinic Minute: Fighting arthritis with food: https://newsnetwork.mayoclinic.org/discussion/mayo-clinic-minute-fighting-arthritis-with-food/
[51] Osteoarthritis and You: Mayo Clinic Experts Offer Tips for Prevention: https://newsnetwork.mayoclinic.org/discussion/osteoarthritis-and-you-mayo-clinic-experts-offer-tips-for-prevention-coping-2/
[52] Core Recommendations for Osteoarthritis Care: A Systematic Review: https://pmc.ncbi.nlm.nih.gov/articles/PMC10952362/
[53] Evidence-based recommendations for hip osteoarthritis management: https://pmc.ncbi.nlm.nih.gov/articles/PMC4349405/
[54] Mayo Clinic Q and A: Managing osteoarthritis for hips and knees: https://newsnetwork.mayoclinic.org/discussion/mayo-clinic-q-and-a-managing-osteoarthritis-for-hips-and-knees/
[55] Evidence for the efficacy of complementary medicines in OA management: https://pmc.ncbi.nlm.nih.gov/articles/PMC4349405/
[56] EULAR evidence based recommendations for hip osteoarthritis management: https://pmc.ncbi.nlm.nih.gov/articles/PMC4349405/
[57] Osteoarthritis: A Critical Review – PMC: https://pmc.ncbi.nlm.nih.gov/articles/PMC4349405/
[58] Exercise compliance in osteoarthritis management: https://pmc.ncbi.nlm.nih.gov/articles/PMC4349405/