Giới thiệu
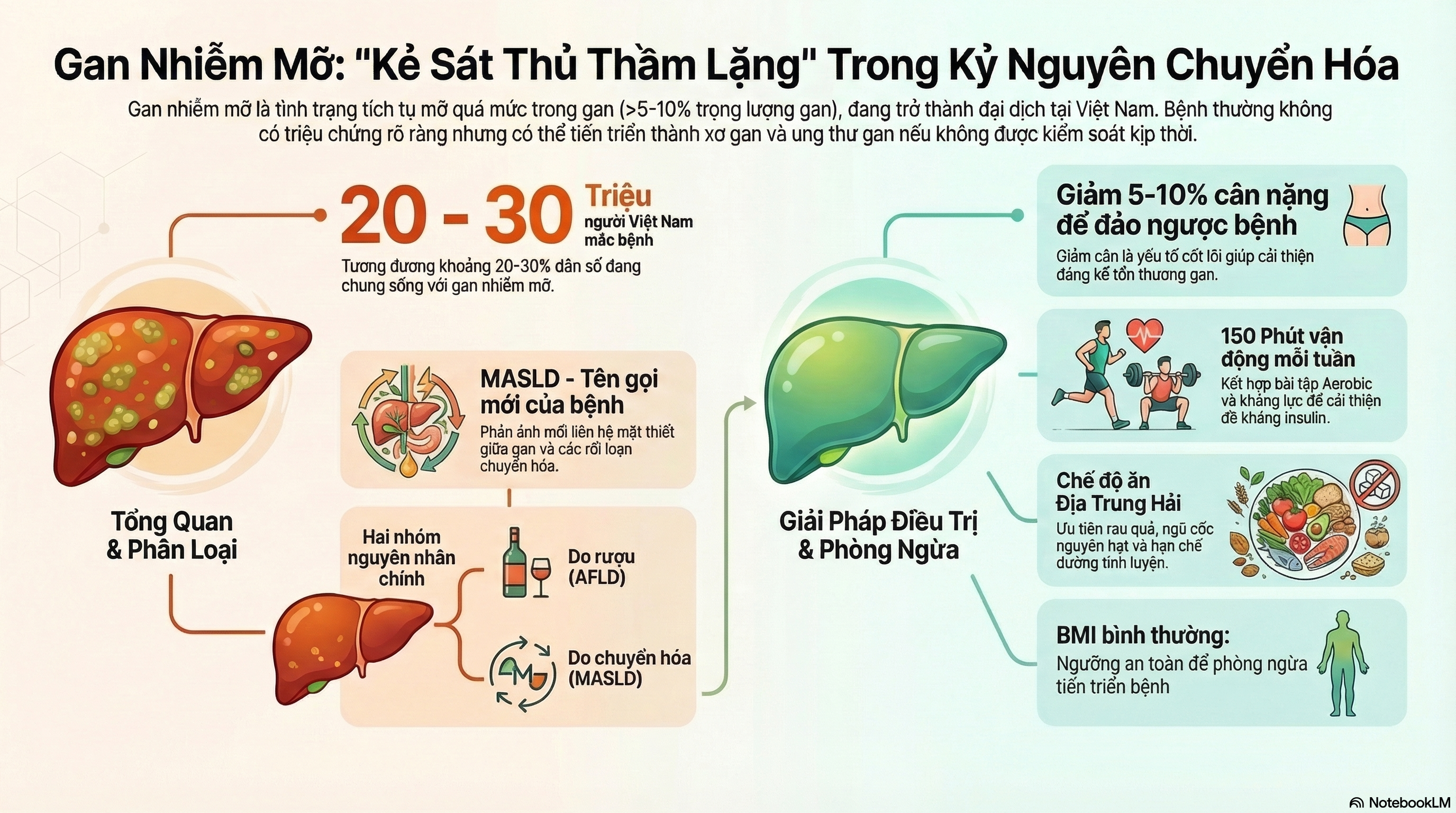
Gan nhiễm mỡ là một tình trạng bệnh lý phổ biến trong đó chất béo tích tụ bất thường trong các tế bào gan, trở thành một vấn đề sức khỏe toàn cầu đang gia tăng nhanh chóng. Tình trạng này có thể tiến triển từ giai đoạn lành tính đến các biến chứng nghiêm trọng như xơ gan và ung thư gan nếu không được chẩn đoán và điều trị kịp thời. Trong kỷ nguyên chuyển hóa hiện nay, với sự gia tăng của các vấn đề như béo phì, tiểu đường type 2 và rối loạn chuyển hóa, bệnh gan nhiễm mỡ đã trở thành nguyên nhân hàng đầu gây bệnh gan mạn tính trên toàn thế giới. Ở Việt Nam, theo thống kê của Bộ Y tế, có khoảng 20 – 30 triệu người (tương đương 20 – 30% dân số) mắc bệnh gan nhiễm mỡ [1], cho thấy mức độ phổ biến và tầm quan trọng của việc hiểu biết và quản lý căn bệnh này.
Định Nghĩa và Phân Loại
Định Nghĩa
Gan nhiễm mỡ là tình trạng tích tụ bất thường của chất béo (chủ yếu là triglyceride) trong tế bào gan vượt quá 5-10% tổng trọng lượng gan. Đây là một thuật ngữ mô tả chung cho một loạt các tình trạng gan mà trong đó có sự tích tụ mỡ trong gan [2,3]. Theo Mayo Clinic, gan nhiễm mỡ được biết đến với tên gọi mới là Metabolic dysfunction-Associated Steatotic Liver Disease (MASLD), trước đây gọi là bệnh gan nhiễm mỡ không do rượu (NAFLD). Sự thay đổi tên gọi này phản ánh sự hiểu biết ngày càng sâu sắc về mối liên hệ giữa chức năng chuyển hóa và bệnh gan [4].
Phân Loại
Mayo Clinic và các nguồn y tế phân loại gan nhiễm mỡ thành hai loại chính dựa trên nguyên nhân:
Gan nhiễm mỡ không do rượu (MASLD/NAFLD)
Gan nhiễm mỡ không do rượu (MASLD/NAFLD) là tình trạng gan nhiễm mỡ không liên quan đến việc sử dụng rượu nặng mà thường liên quan đến các tình trạng chuyển hóa như béo phì, tiểu đường tuýp 2, rối loạn lipid máu. MASLD trải dài từ gan nhiễm mỡ đơn thuần, trong đó chỉ có sự tích tụ mỡ mà không có dấu hiệu viêm hay tổn thương tế bào gan, đến viêm gan nhiễm mỡ liên quan rối loạn chuyển hóa (MASH), có đặc điểm viêm gan và có thể tiến triển thành xơ gan [4,5].
Gan nhiễm mỡ do rượu (AFLD)
Gan nhiễm mỡ do rượu (AFLD) là hậu quả trực tiếp của việc sử dụng rượu nặng kéo dài, gây hại trực tiếp lên tế bào gan và có thể tiến triển thành viêm gan do rượu, xơ gan và suy gan [2].
Theo mức độ nghiêm trọng, MASLD được chia thành các cấp độ:
- Hepatic Steatosis (Gan nhiễm mỡ đơn thuần) – tình trạng tích tụ mỡ mà không có viêm
- MASH (Metabolic dysfunction-Associated Steatohepatitis) – dạng nghiêm trọng hơn có viêm gan và có thể tiến triển thành xơ gan [4,6].
Nguyên Nhân

Nguyên nhân gây gan nhiễm mỡ phức tạp và đa yếu tố, với những khác biệt rõ ràng giữa các dạng bệnh khác nhau.
Gan nhiễm mỡ không do rượu (MASLD/NAFLD)
Mặc dù nguyên nhân cụ thể của MASLD chưa được hiểu rõ hoàn toàn, nhưng nó thường liên quan đến các vấn đề chuyển hóa và tình trạng đề kháng insulin. Các yếu tố nguy cơ chính bao gồm:
Thừa cân và béo phì: Đây là yếu tố phổ biến nhất và đặc biệt nghiêm trọng khi mỡ tập trung quanh vùng bụng, tạo thành hội chứng chuyển hóa [2]. Sự tích tụ mỡ nội tạng này dẫn đến các rối loạn chuyển hóa nghiêm trọng, với đề kháng insulin là trung tâm của sinh bệnh học bệnh gan nhiễm mỡ.
Đề kháng insulin: Khi cơ thể không sử dụng hiệu quả insulin, nó dẫn đến việc gia tăng sản xuất glucose tại gan và giảm khả năng sử dụng glucose ở mô ngoại biên. Điều này tạo ra phản ứng dây chuyền trong đó gan tăng tổng hợp axit béo và triglyceride, dẫn đến tích tụ chất béo trong tế bào gan [7,8].
Rối loạn lipid máu, tiểu đường tuýp 2 và cao huyết áp thường đi cùng nhau và đều thuộc hội chứng chuyển hóa, làm tăng nguy cơ phát triển MASLD [2].
Hội chứng chuyển hóa: Là sự kết hợp của ít nhất ba trong năm tình trạng chuyển hóa là thừa cân/béo phì, đề kháng insulin/tiểu đường tuýp 2, rối loạn lipid máu, cao huyết áp, và dư thừa mỡ quanh eo [7].
Yếu tố di truyền: Đột biến gen như PNPLA3 có thể làm tăng khả năng tích tụ chất béo trong gan mà không liên quan trực tiếp tới hành vi hoặc lối sống cá nhân [9].
Gan nhiễm mỡ do rượu (AFLD)
Sử dụng rượu nặng kéo dài là nguyên nhân hàng đầu. Rượu và các sản phẩm chuyển hóa của nó gây tổn thương gan trực tiếp bằng cách tạo ra phản ứng viêm, làm gián đoạn quá trình oxy hóa axit béo trong tế bào gan, dẫn đến tích tụ chất béo và tiến triển đến xơ gan và ung thư gan [10].
Triệu Chứng
Gan nhiễm mỡ nổi tiếng là một bệnh “im lặng”, với đa số người bệnh không có triệu chứng rõ ràng hoặc chỉ có những triệu chứng mơ hồ ở giai đoạn sớm.
Trong hầu hết các trường hợp, bệnh chỉ được phát hiện tình cờ trong quá trình khám sức khỏe hoặc làm các xét nghiệm khác. Tuy nhiên, khi triệu chứng xuất hiện, chúng thường bao gồm cảm giác mệt mỏi, không khoẻ và khó chịu vùng thượng vị phải.
Khi bệnh tiến triển thành MASH/NASH, triệu chứng trở nên rõ ràng hơn với viêm gan và tổn thương tế bào gan. Khoảng 10-25% người bị NASH có thể phát triển xơ gan, một tình trạng nghiêm trọng mà mô gan bình thường bị thay thế bởi mô sẹo, dẫn đến suy gan và các biến chứng đe dọa tính mạng [4,11].
Chẩn Đoán
Chẩn đoán gan nhiễm mỡ đòi hỏi sự phối hợp của nhiều phương pháp, từ khám lâm sàng, xét nghiệm máu, các xét nghiệm hình ảnh đến sinh thiết gan khi cần thiết. Việc chẩn đoán sớm đặc biệt quan trọng với những người có yếu tố nguy cơ vì bệnh thường tiến triển âm thầm.
Xét nghiệm máu
Các xét nghiệm chức năng gan là bước đầu tiên, bao gồm đo men gan (ALT, AST), bilirubin và albumin. Bất thường trong các chỉ số này có thể gợi ý tổn thương gan. Ngoài ra, xét nghiệm lipid máu, đường huyết và các chỉ số chuyển hóa khác cung cấp thông tin về các bệnh lý đi kèm [12].
Các xét nghiệm hình ảnh
Siêu âm bụng là xét nghiệm hình ảnh đầu tiên thường được thực hiện, có thể phát hiện sự tích tụ mỡ trong gan. CT scan bụng và MRI cung cấp hình ảnh chi tiết hơn, trong đó MRI Elastography là kỹ thuật tiên tiến giúp đánh giá độ cứng của gan và xác định mức độ xơ gan một cách không xâm lấn [13].
Sinh thiết gan
Sinh thiết gan vẫn được coi là tiêu chuẩn vàng trong chẩn đoán khi cần xác nhận sự hiện diện của MASH, đánh giá mức độ viêm và xơ hóa gan. Tuy nhiên, các kỹ thuật hình ảnh hiện đại ngày càng giúp giảm nhu cầu sinh thiết nhờ độ chính xác ngày càng cao [14].
Cơ Chế Phát Triển
1. Đề kháng insulin và hội chứng chuyển hóa
Đề kháng insulin là trung tâm của sinh bệnh học gan nhiễm mỡ. Khi cơ thể không phản ứng đúng cách với insulin, nó dẫn đến việc gia tăng sản xuất glucose tại gan và giảm khả năng sử dụng glucose ở mô ngoại biên. Điều này kích thích gan tăng tổng hợp axit béo và triacylglycerol (TAG), làm hình thành hạt mỡ nhỏ bên trong tế bào gan [15,16].
2. Lipotoxicity (Độc tính của lipid)
Tích tụ quá mức của lipid trong gan tạo ra stress tế bào, kích hoạt những phản ứng độc hại lên tế bào gan. Một số lipid như ceramide, diacylglycerol và acyl-CoA tự do có vai trò chính trong việc gây độc tế bào gan thông qua các tín hiệu apoptosis (chết tế bào) [17,18].
3. Stress oxydative
Quá trình oxy hóa các axit béo cũng như chuyển hóa glucose trong môi trường đề kháng insulin tạo ra mức hoạt động gia tăng của các gốc tự do và loài oxy phản ứng (ROS). Sự mất cân bằng giữa hệ thống chống oxy hóa và ROS đóng vai trò chủ lực trong quá trình viêm gan nhiễm mỡ [17,19].
4. Viêm mãn tính
Hệ miễn dịch đóng vai trò quyết định trong quá trình tiến triển của bệnh gan nhiễm mỡ. Một nhóm các receptor gọi là “inflammasomes” được hoạt hóa trong bối cảnh lipid overload, kích hoạt con đường IL-1β → NF-κB → TNF-α → IL-6, góp phần quan trọng vào đáp ứng viêm mãn tính tại gan [20].
5. Stress reticulum nội dịch (ER stress)
ER chịu trách nhiệm gấp protein và vận chuyển chúng. Khi lượng protein và lipid gia tăng vượt quá năng lực xử lý của ER, một loạt phản ứng gọi là “Unfolded Protein Response” (UPR) xảy ra nhằm phục hồi lại chức năng ban đầu của ER [21].
Điều Trị
1. Thay đổi lối sống
Việc điều trị gan nhiễm mỡ tập trung chủ yếu vào thay đổi lối sống vì là phương pháp điều trị cốt lõi và được khuyến cáo mạnh mẽ bởi tất cả các tổ chức y tế hàng đầu.
Giảm cân là yếu tố quan trọng nhất trong điều trị. Giảm 5-10% trọng lượng cơ thể có thể cải thiện đáng kể tình trạng gan nhiễm mỡ, thậm chí đảo ngược tổn thương ở một số trường hợp. Một thử nghiệm lâm sàng lớn cho thấy người giảm 10% trọng lượng cơ thể có cải thiện rõ rệt về tình trạng gan so với nhóm chỉ giảm 5-7% [22].
Chế độ ăn Địa Trung Hải được khuyến nghị mạnh mẽ vì giàu trái cây, rau củ, protein nạc và chất béo lành mạnh. Các nghiên cứu cho thấy chế độ ăn này không chỉ giúp giảm cân mà còn giảm viêm và cải thiện chức năng gan ngay cả khi không có giảm cân [23].
Tập luyện thể dục thường xuyên ít nhất 150 phút mỗi tuần với các bài tập aerobic và resistance training là thành phần quan trọng trong điều trị, giúp cải thiện đề kháng insulin và chức năng gan [24].
2. Thuốc men
Song song với thay đổi lối sống, một số thuốc đang chứng minh hiệu quả trong điều trị bệnh gan nhiễm mỡ:
Vitamin E, một chất chống oxy hóa, đã được chứng minh giúp giảm viêm và xơ hóa gan ở bệnh nhân MASH không có đái tháo đường thông qua cơ chế chống lại stress oxydative [25].
Resmetirom, một chất chủ vận thụ thể tuyến giáp β, vừa được FDA phê duyệt vào năm 2024 cho bệnh nhân NASH có xơ gan mức độ trung bình đến nặng. Thử nghiệm lâm sàng cho thấy thuốc giúp cải thiện mô học gan với ít tác dụng phụ [26].
Các thuốc GLP-1 RA (glucagon-like peptide-1 receptor agonists) như semaglutide cũng đang thu hút sự chú ý lớn. Một thử nghiệm ngẫu nhiên có đối chứng với giả dược cho thấy điều trị bằng semaglutide liều 2,4mg mỗi tuần giúp cải thiện mô học gan ở bệnh nhân trưởng thành mắc MASH kèm theo xơ gan mức độ trung bình đến nặng [27].
3. Quản lý các bệnh lý đi kèm
Kiểm soát huyết áp, cholesterol và đường huyết không chỉ cải thiện sức khỏe tổng thể mà còn làm chậm tiến triển của bệnh gan. Bệnh nhân cần phối hợp chặt chẽ với bác sĩ để quản lý tốt các bệnh lý nền [22,28].
Phòng Ngừa
1. Duy trì cân nặng hợp lý
Theo dõi và duy trì chỉ số BMI trong phạm vi bình thường là bước đầu tiên trong phòng ngừa bệnh gan nhiễm mỡ. Việc kiểm soát cân nặng không chỉ giúp phòng tránh tình trạng phát triển của bệnh mà còn ngăn chặn sự tiến triển của bệnh nếu đã mắc [29].
2. Chế độ dinh dưỡng khoa học
Hạn chế chất béo bão hòa, trans fat và đường tinh luyện, đặc biệt là các thực phẩm chế biến sẵn, nước ngọt có gas và đồ ăn nhanh. Thay vào đó, tăng cường tiêu thụ rau xanh, trái cây tươi, ngũ cốc nguyên hạt và chất xơ giúp kiểm soát chuyển hóa và chức năng gan [24,30].
3. Tập luyện thể dục thường xuyên
Tập luyện thể dục ít nhất 150 phút mỗi tuần giúp cải thiện đề kháng insulin, giảm tích tụ mỡ nội tạng và chức năng gan. Hình thức tập luyện có thể linh hoạt từ đi bộ, chạy bộ đến bơi lội, yoga [24].
4. Kiểm soát bệnh nền
Quản lý tốt tiểu đường, rối loạn lipid máu và tăng huyết áp là yếu tố quan trọng để phòng ngừa và kiểm soát sự tiến triển của gan nhiễm mỡ [22].
5. Hạn chế hoặc tránh rượu bia
Việc tạm ngưng hoặc cắt hoàn toàn rượu là cực kỳ quan trọng vì rượu là một yếu tố nguy cơ độc lập cho nhiều dạng bệnh gan [10]. Ngay cả ở bệnh nhân MASLD, rượu có thể làm trầm trọng thêm tình trạng viêm và xơ hóa.
Hậu Quả và Biến Chứng
1. Viêm gan nhiễm mỡ (Steatohepatitis)
Viêm gan nhiễm mỡ liên quan rối loạn chuyển hóa (MASH) là tình trạng nghiêm trọng hơn gan nhiễm mỡ đơn thuần vì viêm mãn tính có thể làm tổn thương tế bào gan và kích hoạt cơ chế phục hồi, dẫn đến xơ hóa gan [31].
2. Xơ gan (Cirrhosis)
Xơ gan là biến chứng muộn và rất nghiêm trọng, nơi mô gan khỏe mạnh dần bị thay thế bởi mô sẹo, làm giảm khả năng chức năng gan và dẫn đến suy gan. Xơ gan cũng làm tăng nguy cơ ung thư gan [32].
3. Ung thư gan (Hepatocellular Carcinoma – HCC)
Người bị gan nhiễm mỡ, đặc biệt là những người tiến triển sang xơ gan, có nguy cơ cao mắc ung thư biểu mô tế bào gan (HCC), một dạng ung thư gan nguyên phát phổ biến nhất [33].
4. Biến chứng chuyển hóa khác
Gan nhiễm mỡ không chỉ ảnh hưởng đến gan mà còn có liên quan đến các rối loạn chuyển hóa khác như đề kháng insulin và tiểu đường type 2, bệnh tim mạch (bao gồm cả nhồi máu cơ tim và đột quỵ), tăng huyết áp và rối loạn lipid máu [8].
5. Suy gan và tử vong
Ở giai đoạn cuối, khi gan không còn khả năng thực hiện các chức năng thiết yếu như giải độc và tổng hợp protein, bệnh nhân có thể bị suy gan. Nếu không ghép gan, bệnh có thể dẫn đến tử vong [31,34].
Kết Luận
Gan nhiễm mỡ là một bệnh lý phổ biến và nghiêm trọng với phổ bệnh từ gan nhiễm mỡ đơn thuần đến viêm gan, xơ gan và cuối cùng là ung thư gan. Việc cập nhật tên từ NAFLD sang MASLD phản ánh rõ hơn mối liên kết mật thiết của bệnh gan này với toàn diện các rối loạn chuyển hóa trong cơ thể. Đây là một vấn đề sức khỏe toàn cầu ngày càng gia tăng với tỷ lệ mắc cao ở Việt Nam (20-30% dân số).
Bệnh thường diễn tiến âm thầm, ít có triệu chứng rõ ràng ở giai đoạn sớm, do đó việc tầm soát và chẩn đoán sớm thông qua xét nghiệm và siêu âm gan rất quan trọng, đặc biệt đối với những người có yếu tố nguy cơ như béo phì, tiểu đường tuýp 2, rối loạn lipid máu và hội chứng chuyển hóa.
Phương pháp điều trị chủ yếu tập trung vào thay đổi lối sống, với ba trụ cột chính là giảm cân hợp lý, chế độ ăn uống lành mạnh và vận động thường xuyên. Ngày càng nhiều thuốc mới như Resmetirom và GLP-1 RA (ví dụ semaglutide) đang mở ra hy vọng mới cho điều trị bệnh gan nhiễm mỡ, đặc biệt là ở các giai đoạn nặng hơn.
Việc phòng ngừa thông qua duy trì lối sống lành mạnh, kiểm soát cân nặng và quản lý các bệnh lý đi kèm là cực kỳ quan trọng để bảo vệ sức khỏe gan nói riêng và sức khỏe tổng thể nói chung. Nhận thức cộng đồng và can thiệp sớm là chìa khóa để đối phó với gánh nặng bệnh tật đang gia tăng của gan nhiễm mỡ trong kỷ nguyên chuyển hóa hiện nay.
Nguồn Tham Khảo
[1] Bộ Y tế Việt Nam. “Thống kê bệnh gan nhiễm mỡ tại Việt Nam.” 2025.
[2] Mayo Clinic. “Fatty liver disease (MASLD) – Symptoms and causes.” https://www.mayoclinic.org/diseases-conditions/fatty-liver-disease-masld/symptoms-causes/syc-20354567
[3] MedlinePlus. “Fatty Liver Disease.” https://medlineplus.gov/fattyliverdisease.html
[4] National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK), NIH. https://www.niddk.nih.gov/
[5] American Association for the Study of Liver Diseases (AASLD). “Practice Guidance for MASLD.” 2025.
[6] Johns Hopkins Medicine. “Fatty Liver Disease.” https://www.hopkinsmedicine.org/health/conditions-and-diseases/fatty-liver-disease
[7] PubMed. “Pathogenesis of nonalcoholic fatty liver disease.” https://pubmed.ncbi.nlm.nih.gov/16265100/
[8] PubMed. “Systemic Complications of Nonalcoholic Fatty Liver Disease.” https://pubmed.ncbi.nlm.nih.gov/26378641/
[9] PubMed Central. “Pathophysiological Mechanisms in Non-Alcoholic Fatty Liver Disease.” https://pmc.ncbi.nlm.nih.gov/articles/PMC10405569/
[10] PubMed Central. “Alcoholic Fatty Liver Disease: Pathogenesis and Management.” https://pmc.ncbi.nlm.nih.gov/articles/PMC7699486/
[11] PubMed. “Long-term outcomes of patients with non-alcoholic fatty liver disease.” https://pubmed.ncbi.nlm.nih.gov/28553876/
[12] Mayo Clinic. “Fatty liver disease (MASLD) – Diagnosis and treatment.” https://www.mayoclinic.org/diseases-conditions/fatty-liver-disease-masld/diagnosis-treatment/drc-20354573
[13] National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK), NIH. “Imaging Tests for Liver Disease.” https://www.niddk.nih.gov/health-information/liver-disease/nafld-nash
[14] PubMed Central. “Diagnosis of Nonalcoholic Fatty Liver Disease: Current and Emerging Methods.” https://pmc.ncbi.nlm.nih.gov/articles/PMC8204964/
[15] PubMed Central. “The role of insulin resistance in the pathogenesis of non-alcoholic fatty liver disease.” https://pmc.ncbi.nlm.nih.gov/articles/PMC5643240/
[16] PubMed. “Insulin resistance and non-alcoholic fatty liver disease.” https://pubmed.ncbi.nlm.nih.gov/32862175/
[17] PubMed Central. “Lipotoxicity and the spectrum of metabolic alterations in non-alcoholic fatty liver disease.” https://pmc.ncbi.nlm.nih.gov/articles/PMC7132013/
[18] PubMed. “Cell death in non-alcoholic fatty liver disease: pathogenesis and therapeutic translation.” https://pubmed.ncbi.nlm.nih.gov/30174213/
[19] PubMed Central. “Oxidative stress and mitochondrial dysfunction in non-alcoholic fatty liver disease.” https://pmc.ncbi.nlm.nih.gov/articles/PMC8773141/
[20] PubMed. “Inflammation in non-alcoholic fatty liver disease.” https://pubmed.ncbi.nlm.nih.gov/26378641/
[21] PubMed Central. “Endoplasmic reticulum stress in non-alcoholic fatty liver disease.” https://pmc.ncbi.nlm.nih.gov/articles/PMC10405569/
[22] American Association for the Study of Liver Diseases (AASLD). “Guidelines for the diagnosis and management of MASLD.” 2025.
[23] PubMed. “Mediterranean diet and non-alcoholic fatty liver disease: A systematic review.” https://pubmed.ncbi.nlm.nih.gov/33989548/
[24] National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK), NIH. “Treatment of Nonalcoholic Fatty Liver Disease.” https://www.niddk.nih.gov/health-information/liver-disease/nafld-nash
[25] PubMed. “Vitamin E in non-alcoholic steatohepatitis.” https://pubmed.ncbi.nlm.nih.gov/26378641/
[26] PubMed. “Resmetirom for non-cirrhotic non-alcoholic steatohepatitis.” https://pubmed.ncbi.nlm.nih.gov/38246031/
[27] New England Journal of Medicine. “Semaglutide in Patients with Nonalcoholic Steatohepatitis.” https://www.nejm.org/doi/full/10.1056/NEJMoa2309421
[28] PubMed. “Management of metabolic complications in non-alcoholic fatty liver disease.” https://pubmed.ncbi.nlm.nih.gov/30174213/
[29] PubMed Central. “Weight loss in non-alcoholic fatty liver disease.” https://pmc.ncbi.nlm.nih.gov/articles/PMC5643240/
[30] Harvard Health Publishing. “Healthy eating for non-alcoholic fatty liver disease.” https://www.health.harvard.edu/
[31] PubMed Central. “Complications of Non-Alcoholic Fatty Liver Disease in Extrahepatic Tissues.” https://pmc.ncbi.nlm.nih.gov/articles/PMC7695175/
[32] PubMed Central. “Non-alcoholic Fatty Liver Disease: Growing Burden, Adverse Outcomes and Treatment Approaches.” https://pmc.ncbi.nlm.nih.gov/articles/PMC7132013/
[33] PubMed Central. “Nonalcoholic Fatty Liver Disease as a Systemic Disease.” https://pmc.ncbi.nlm.nih.gov/articles/PMC10651384/
[34] PubMed. “Natural history of non-alcoholic fatty liver disease and predictors of progression to cirrhosis and hepatocellular carcinoma.” https://pubmed.ncbi.nlm.nih.gov/15082596/