1. Phân loại
Vàng da sơ sinh có thể được phân loại thành các dạng chính sau:
1.1 Vàng da sinh lý
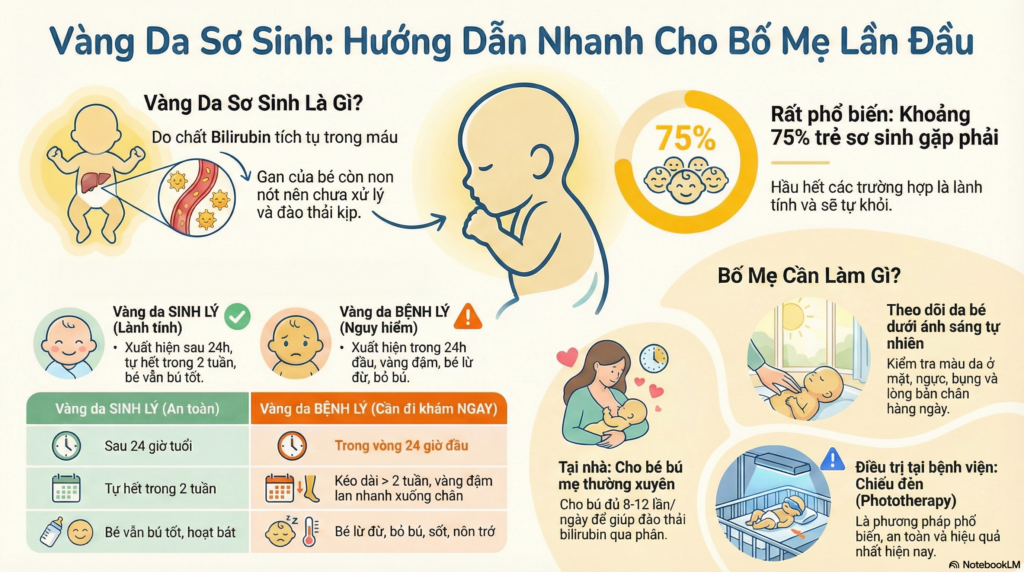
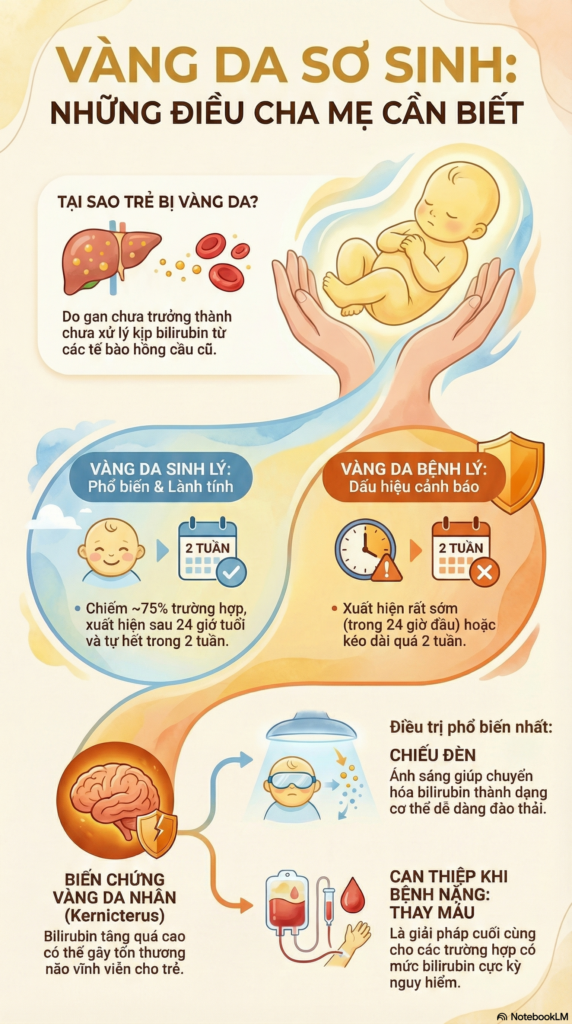
- Là dạng phổ biến nhất, chiếm khoảng 75% trường hợp vàng da ở trẻ sơ sinh
- Xảy ra do sự bất trưởng trong chuyển hóa bilirubin của cơ thể trẻ sơ sinh
- Thông thường xuất hiện sau 24 giờ tuổi, đạt đỉnh vào ngày thứ 3-4 và biến mất trước tuần thứ hai đời sống
1.2 Vàng da bệnh lý
- Không tuân theo mô hình sinh lý bình thường
- Xuất hiện sớm (trong 24 giờ đầu đời) hoặc kéo dài quá lâu (>2 tuần)
- Có thể là dấu hiệu của tình trạng bệnh lý tiềm ẩn nghiêm trọng
1.3 Các loại vàng da cụ thể khác
Vàng da do bú mẹ:
- Do việc cho bú mẹ không hiệu quả làm giảm nhu động ruột và tiêu hóa bilirubin qua phân
- Thường thấy ở những bé bú mẹ hoàn toàn và không tăng cân tốt
Vàng da do sữa mẹ:
- Liên quan đến đặc tính của sữa mẹ chứa enzyme làm ức chế quá trình liên hợp bilirubin ở gan
- Thường xảy ra sau tuần thứ nhất, có thể kéo dài đến 3 tháng tuổi nhưng lành tính
Vàng da tan huyết:
Gồm ba nguyên nhân chính:
- Bệnh do không tương thích nhóm máu Rh
- Không tương thích nhóm máu ABO (thường gặp nhất)
- Thiếu hụt men G6PD (Glucose-6-Phosphate Dehydrogenase)
Vàng da tắc mật:
- Do rối loạn chức năng hệ thống gan mật
- Được xác định bằng việc đo lượng bilirubin liên hợp tăng cao
2. Nguyên nhân và cơ chế gây bệnh
2.1 Nguy cơ gây vàng da sơ sinh
Các yếu tố nguy cơ đã biết bao gồm:
- Nuôi dưỡng hoàn toàn bằng sữa mẹ
- Sinh non (trẻ đẻ trước 38 tuần tuổi)
- Không khớp nhóm máu mẹ-con (ABO incompatibility)
- Thiếu enzym G6PD
- Tiền sử gia đình từng bị vàng da nghiêm trọng
- Bầm tím nhiều lúc sinh, tụ máu dưới da đầu (cephalohematoma)
- Suy hô hấp, nhiễm trùng, đái tháo đường thai nghén ở mẹ
2.2 Cơ chế sinh lý của hiện tượng vàng da
- Hầu hết tế bào hồng cầu đều chứa Hemoglobin, khi chúng chết đi sẽ tạo ra chất gọi là “bilirubin”.
- Gan của người lớn giúp xử lý bilirubin dư thừa này nhanh chóng bằng cách gắn nó với protein rồi thải ra ngoài cùng với mật.
- Những đứa trẻ sơ sinh vì gan chưa trưởng thành nên chưa làm được công đoạn đó nhanh, khiến bilirubin tích lũy lại và gây vàng da.
3. Hậu quả
Trường hợp nhẹ: chỉ vàng da nhẹ không cần điều trị
Trường hợp nặng: nếu thiếu can thiệp kịp thời, mức Bilirubin cao có thể vượt qua hàng rào máu não dẫn tới tổn thương thần kinh trung ương, hiện tượng này gọi là “kernicterus”.
Biến chứng của kernicterus:
- Hội chứng múa vờn, bại não (cerebral palsy): ảnh hưởng chức năng vận động
- Mù màu hoặc mù toàn bộ thị lực
- Điếc vĩnh viễn hoặc chậm nghe
- Rối loạn cử động răng miệng, vận động khớp hàm
- Trí tuệ kém phát triển
Do đó, việc phát hiện sớm và điều trị ngay khi nhận thấy dấu hiệu vàng da ở trẻ rất quan trọng để ngăn chặn các hậu quả nguy hiểm về lâu dài.
4. Cách phòng tránh
Hiện nay không có biện pháp nào có thể tránh chắc chắn việc xảy ra vàng da sinh lý do nguyên nhân tự nhiên từ sinh học, tuy vậy vẫn có thể áp dụng một số hướng dẫn thực hành:
- Nuôi con bằng sữa mẹ càng nhiều càng tốt theo hướng dẫn chuyên môn, không dùng nước hay nước đường pha thêm trừ khi có chỉ định bác sĩ;
- Theo dõi sát vàng da vùng mặt, ngực, bụng ngay cả sau khi xuất viện (thường xảy ra sau cữ Tết dương lịch);
- Đảm bảo cho bé bú đúng kỹ thuật, đủ số lượng và nhịp độ (càng bú tốt thì giúp đào thải bilirubin tốt hơn);
- Khi khám sức khỏe định kỳ, bác sĩ sẽ kiểm tra tim phổi, cân nặng, phản xạ cũng như đánh giá tình trạng vàng da để có tư vấn phù hợp tiếp tục chăm sóc tại nhà;
- Nếu nghi ngờ mức độ vàng da tăng mạnh, cần quay lại bệnh viện xét nghiệm xét nghiệm bilirubin trong máu sớm;
- Những trẻ thuộc nhóm yếu tố nguy cơ nên được theo dõi đặc biệt như tiền sản giật, đẻ non, nhóm máu mẹ O hoặc Rh âm với con dương tính…
5. Phương pháp điều trị
Tùy mức độ vàng da mà phương pháp chữa sẽ khác nhau:
- Ánh sáng chiếu (Phototherapy):
- Là phương pháp phổ biến, an toàn và dễ áp dụng.
- Dùng ánh sáng trắng hay lam chiếu xuyên qua da giúp phá vỡ cấu trúc hóa học của bilirubin trong cơ thể bé thành dạng dễ đào thải ra ngoài.
- Cần che mắt bé trong quá trình điều trị nhằm tránh hại võng mạc.
- Truyền tĩnh mạch globulin miễn dịch (IVIG):
- Giúp giảm quá trình Destroy of Red Cells bằng kháng thể trong trường hợp bất đồng nhóm máu mẹ-con.
- Chỉ áp dụng khi bé đáp ứng không hiệu quả với chiếu sáng.
- Hoán đổi máu (Exchange Transfusion):
- Can thiệp cuối cùng dành cho những bé đã lên tới ngưỡng Bilirubin cực nguy hiểm (>20mg/dL).
- Quá trình lọc sạch khối lượng máu mới cho bé thay thế dần theo thời gian.
- Thực hiện bởi đội ngũ y tế am hiểu chuyên sâu vì kỹ thuật khá phức tạp và đòi hỏi trang thiết bị hỗ trợ tiên tiến.
6. Giải pháp toàn diện
6.1 Hướng tiếp cận hệ thống (Systems approach)
Các cơ sở y tế nên xây dựng quy trình đa ngành quản lý vàng da sơ sinh hiệu quả gồm:
- Huấn luyện chuyên môn cho đội ngũ nhân viên y bác sĩ sản khoa, nhi khoa và hộ lý
- Thiết lập bộ phận giám sát theo dõi vàng da tại phòng khám sơ sinh
- Phát triển chương trình giáo dục sức khỏe cho phụ huynh
- Sử dụng thiết bị đo bilirubin qua da (transcutanerous bilirubinometry) kết hợp với xét nghiệm máu tùy nhu cầu cụ thể từng trường hợp
6.2 Khuyến khích nuôi con bằng sữa mẹ
- Tăng cường tư vấn kỹ thuật, vị trí bú đúng chuẩn và tần suất đúng giờ mỗi ngày.
- Đánh giá dinh dưỡng định kỳ tránh sụt cân quá mức ở sơ sinh.
6.3 Chính sách sàng lọc bắt buộc ở bệnh viện tuyến huyện trở lên
- Tất cả trẻ sơ sinh phải được đánh giá lâm sàng về mức độ vàng da trước khi chuyển viện hoặc ra viện.
- Xem xét nhu cầu xét nghiệm bilirubin theo từng yếu tố nguy cơ.
- Tổ chức hệ thống lưu trữ dữ liệu vàng da cộng đồng phục vụ nghiên cứu dịch tễ và cải tiến chiến lược chăm sóc.
6.4 Cập nhật chính sách y tế công cộng
- Ban hành tài liệu khuyến cáo mới nhất dựa trên chứng cứ khoa học cập nhật
- Tổ chức hội nghị tập huấn nâng cao nhận thức cho cán bộ vệ sinh chăm sóc bà mẹ trẻ em
- Triển khai truyền thông xã hội rộng khắp về tầm quan trọng của việc phát hiện sớm vàng da ở trẻ sơ sinh và cách xử trí đúng lúc.

Tài liệu tham khảo:
- NCBI Bookshelf – NIH
- Trang mạng của hiệp hội nhi khoa Mỹ (AAP)
- WHO
- Bệnh viện Nhi Đồng TP.HCM
- Viện Pasteur TP.HCM










