Thống kê và Tình hình Dịch tễ Học
Theo các nghiên cứu toàn cầu, u nang tuyến giáp là một tình trạng phổ biến ảnh hưởng đến cả nam và nữ giới trên khắp thế giới.
Tỷ lệ mắc
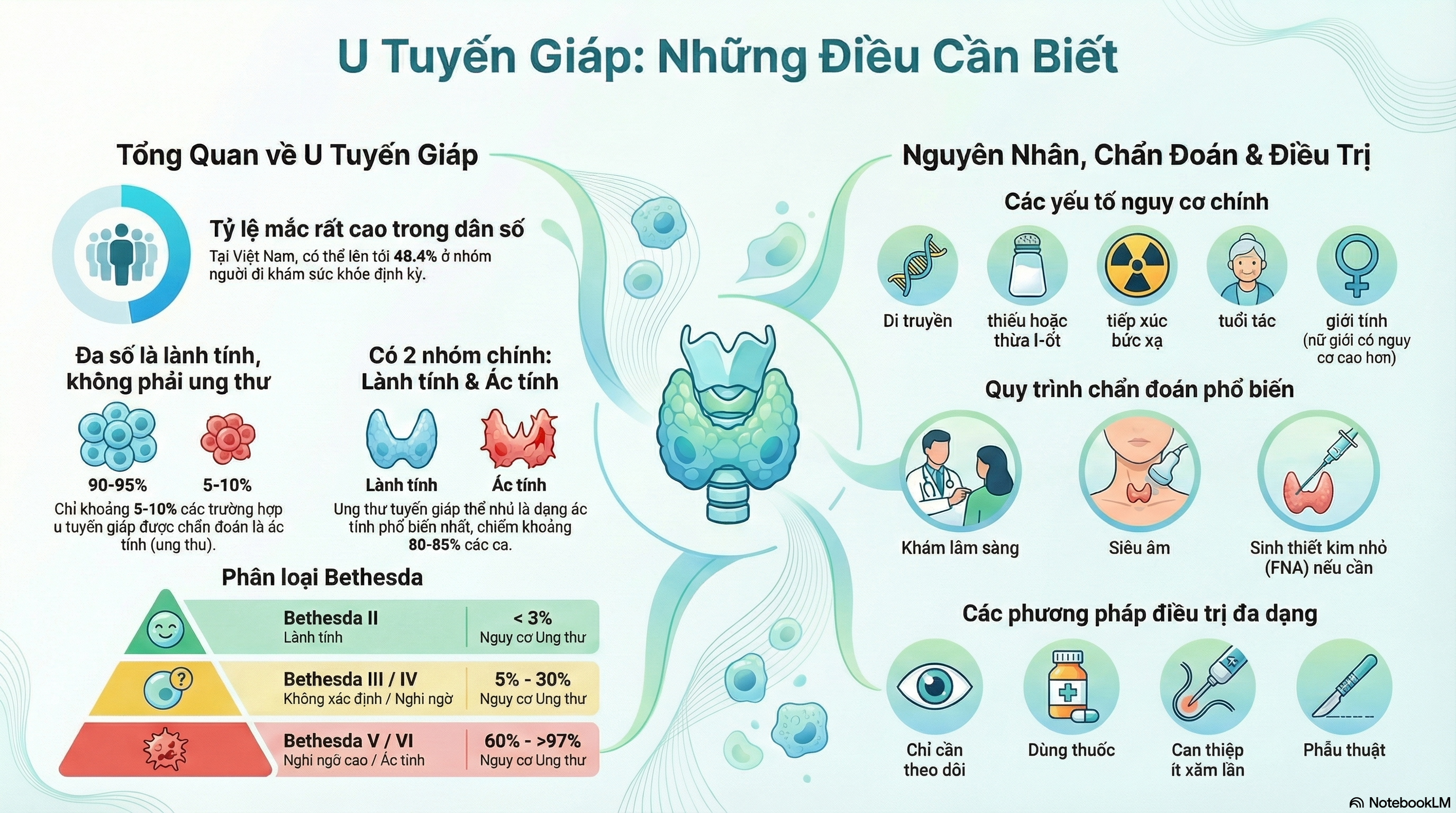
- Tỷ lệ mắc chung của u nang tuyến giáp trong dân số dao động từ 20-25%, nhưng có thể lên đến 65% tùy thuộc vào phương pháp chẩn đoán được sử dụng[1].
- Trong dân số nói chung, khoảng 3-7% người trưởng thành có u nang tuyến giáp sờ được qua thăm khám lâm sàng[2].
- Việc phổ biến rộng rãi của siêu âm độ phân giải cao cho thấy rằng tỉ lệ phát hiện u nang thậm chí còn cao hơn, với số liệu lên tới gần 50%[3].
- Tại Việt Nam, theo một nghiên cứu lớn trên tạp chí Dove Press, tỷ lệ mắc u tuyến giáp trong nhóm người đi khám sức khỏe định kỳ đạt khoảng 48.4%[4].
- Phụ nữ bị ảnh hưởng nhiều hơn nam giới, đặc biệt sau mãn kinh. Phụ nữ trẻ cũng thường xuyên xuất hiện u nang tuyến giáp[5].
Yếu tố ảnh hưởng đến tỷ lệ mắc
Các yếu tố như tuổi tác, giới tính, chế độ ăn giàu iod hay thiếu iod, tiền sử gia đình hoặc tiếp xúc với bức xạ ion hóa đều có thể góp phần làm tăng nguy cơ xuất hiện u nang tuyến giáp[6].
Phân loại U nang Tuyến giáp
U nang tuyến giáp được phân thành hai nhóm lớn: lành tính (không ung thư) và ác tính (ung thư):
Nhóm Lành tính
- Các u bã đậu: là dạng phổ biến nhất, không mang nguy cơ ung thư. Chúng là những khối u lành tính chứa đầy chất keo đặc trưng[7].
- U tuyến giáp đơn thuần: Là một dạng phổ biến khác, không mang rủi ro ung thư.
- U nang dịch: Đây là những túi chứa đầy dịch nằm bên trong tuyến giáp[8].
- Viêm tuyến giáp Hashimoto và bệnh Basedow: cũng gây hình thành u nang hoặc nhân[9].
Nhóm Ác tính
- Ung thư tuyến giáp thể nhú (Papillary Thyroid Cancer – PTC): Chiếm khoảng khoảng 80–85% tất cả ca ung thư tuyến giáp[10].
- Thể hạch (Follicular Thyroid Cancer – FTC)
- Thể tủy (Medullary Thyroid Cancer – MTC)
- Thể anaplastic (Anaplastic Thyroid Cancer – ATC)[11]
Hệ thống phân loại Bethesda
Hệ thống phân loại Bethesda cho kết quả sinh thiết kim tuyến giáp được sử dụng toàn cầu gồm 6 nhóm:
- Bethesda I: Không đủ mẫu để đánh giá (Non-diagnostic)
- Bethesda II: Lành tính (Benign) – Rủi ro ung thư <3%
- Bethesda III: Atypia of Undetermined Significance/Follicular Lesion of Undetermined Significance (AUS/FLUS) – Rủi ro ung thư 5-15%
- Bethesda IV: Nghi ngờ ác tính (Suspicious for malignancy) – Rủi ro ung thư 15-30%
- Bethesda V: Ác tính (Malignant) – Rủi ro ung thư 60-75%
- Bethesda VI: Ác tính chắc chắn (Malignant) – Rủi ro ung thư >97%[12]
Trong số các trường hợp xác định u nang tuyến giáp, chỉ khoảng 5–10% được chẩn đoán là ung thư[13]. Hơn nữa, đa số số trường hợp là dạng benign, nghĩa là lành tính không tiềm ẩn mối đe dọa trực tiếp đến sức khỏe hay cuộc sống người bệnh[14].
Nguyên nhân và Yếu tố Nguy Cơ
Dù nguyên nhân cụ thể chưa rõ ràng hoàn toàn, có một số yếu tố được coi là đóng vai trò quan trọng trong sự khởi phát của u nang tuyến giáp:
Yếu tố Di truyền và Tiền sử Gia đình
Những người có tiền sử mắc u nang tuyến giáp hoặc những bệnh lý di truyền liên quan đến tuyến giáp trong gia đình có thể dễ gặp u nang hơn[15].
Cơ chế Hình Thành Bệnh Lý
Sự phát triển của u nang tuyến giáp bắt nguồn từ sự tăng sinh bất thường của tế bào tuyến giáp. Quá trình này có thể xảy ra do các yếu tố môi trường, di truyền hoặc rối loạn chuyển hóa.
Ở cấp độ tế bào, các đột biến gen đóng vai trò quan trọng trong khởi phát và tiến triển của bệnh. Hai con đường tín hiệu chính bị ảnh hưởng là:
- Con đường MAPK (Mitogen-Activated Protein Kinase): Liên quan đến hầu hết các loại ung thư tuyến giáp, đặc biệt là thể nhú
- Con đường PI3K/AKT: Thường thấy trong các trường hợp thể tủy và thể anaplastic
Các đột biến gen thường gặp như:
- Đột biến gen RET: Gặp chủ yếu trong ung thư thể tủy
- Đột biến BRAF: Thường thấy trong thể nhú
- Đột biến RAS: Xuất hiện trong ung thư thể hạch và một số thể nhú
- Đột biến TERT promoter: Liên quan đến tiên lượng xấu trong các thể ung thư[16]
Thiếu Hụt hoặc Thừa Iod
Iod là một yếu tố thiết yếu để sản xuất hormone tuyến giáp. Khi cơ thể thiếu iod, nồng độ hormone tuyến giáp giảm khiến thùy trước tuyến yên tiết ra nhiều TSH hơn gây kích thích tăng sinh tế bào tuyến giáp dẫn đến hình thành các u nang (bướu cổ đa nhân hoặc đơn nhân). Ngược lại, nếu bổ sung quá nhiều iod thì lại có thể làm xuất hiện một số loại u nang nhất định (ví dụ như u tuyến độc sản xuất quá mức hormone tuyến giáp)[17].
Nhiễm Phơi Với Bức Xạ
Tiếp xúc với phóng xạ – đặc biệt trong thời thơ ấu – đã được công nhận rộng rãi là yếu tố làm tăng nguy cơ phát triển u nang tuyến giáp, bao gồm cả dạng ung thư. Việc điều trị bằng tia X mặt mũi, họng, cổ hoặc đầu trong những năm xưa cũ thường là nguyên nhân gây ra vấn đề này[18].
Một Số Bệnh và Rối loạn Tuyến Giáp khác
Viêm tuyến giáp Hashimoto làm tuyến tổn thương dần dần gây suy tuyến. Tình trạng này đôi khi liên quan đến việc xuất hiện những u nang không điển hình. Cùng lúc đó, bệnh Basedow cũng kèm theo nhiều biểu hiện khác nhau của tổn thương tuyến như mắt lồi, tim đập mạnh…[19].
Tuổi tác, Giới tính
Độ tuổi càng cao, nguy cơ hình thành u nang càng lớn. Đáng chú ý, nữ giới dễ mắc hơn nam giới. Điều này cho thấy vai trò rõ rệt của hormon giới đối với sự phát triển hoặc sự hoạt hóa các tế bào tạo nên các nhân tuyến[20].
Tác động và Hậu quả của U nang tuyến giáp
Phần lớn những người bị u nang tuyến giáp sẽ không gặp phải những triệu chứng nào đáng kể hoặc hậu quả nghiêm trọng.
Các triệu chứng thường gặp nhất:
- Khó nuốt do khối nang chèn ép vào thực quản
- Khó thở
- Ho kéo dài
- Cảm giác vướng nghẹn ở cổ họng
- Thỉnh thoảng giọng bị khàn nếu nén dây thanh quản
Tuy nhiên, nếu u nang tuyến giáp chứa lượng hormone vượt quá mức sinh lý bình thường thì có thể gây hội chứng cường giáp với các biểu hiện như tim đạp nhanh, mất ngủ, đổ mồ hôi nhiều, rối loạn tiêu hóa…
Phân kỳ Lâm sàng và Tiên lượng
Ung thư tuyến giáp được phân kỳ theo hệ thống TNM (Tumor, Node, Metastasis) như sau:
Ung thư thể nhú và hạch:
- Kỳ I: Khối u ≤2cm, không lan đến hạch hay nơi khác
- Kỳ II: Khối u 2-4cm hoặc >4cm nhưng chỉ giới hạn trong tuyến
- Kỳ III: Khối u bất kỳ kích thước, lan đến hạch vùng cổ phía trước
- Kỳ IV: Chia thành IVA, IVB, IVC tùy theo mức độ xâm lấn và di căn[21]
Tuy nhiên, đối với ung thư thể nhú ở người dưới 55 tuổi, chỉ chia làm hai kỳ:
- Kỳ I: Không có di căn xa
- Kỳ II: Có di căn xa[22]
Những hậu quả nặng nề hơn:
- Biến chứng sau phẫu thuật: chảy máu, nhiễm trùng tại vết mổ, tổn thương thần kinh quặt ngược gây khản tiếng, hạ canxi máu…
- Chảy máu vào trong nhân tạo nên hiện tượng đau tức vùng cổ đột ngột
- Một tỷ lệ nhỏ bệnh nhân có thể phát triển sang ung thư tuyến giáp, nếu không được phát hiện và xử lý đúng cách sớm. Tuy nhiên khả năng tiên lượng tốt nếu phát hiện sớm và điều trị triệt để[23].

Phòng ngừa U nang tuyến giáp
Hiện nay chưa có biện pháp phòng ngừa tuyệt đối cho u nang tuyến giáp, vì vậy việc chú ý đến các yếu tố góp phần làm gia tăng nguy cơ là rất quan trọng.
Kiểm tra và Theo dõi Định kỳ
Người có yếu tố nguy cơ gồm tiền sử gia đình, từng điều trị xạ trị vùng cổ, hoặc những ai đã phát hiện có nhân tuyến cần phải được theo dõi bởi bác sĩ chuyên khoa nội tiết tuyến giáp định kỳ thông qua việc siêu âm kiểm tra định kỳ[24].
Chẩn đoán Phân biệt
Khi phát hiện u tuyến giáp, cần phân biệt với các tình trạng bệnh lý khác như:
- Phình một thùy tuyến giáp
- Ung thư hạch cổ
- Ung thư tuyến cận giáp
- Các khối u khác vùng cổ
Quy trình chẩn đoán phân biệt bao gồm:
- Khám lâm sàng đánh giá các đặc điểm u
- Siêu âm tuyến giáp đánh giá đặc điểm cấu trúc u
- Sinh thiết kim细 nếu có nhân khả nghi[25]
Dinh dưỡng hợp lý phù hợp với điều kiện địa phương
Dựa vào hàm lượng iod tự nhiên trong môi trường sống:
Miền thiếu iod:
- Sử dụng muối iot hàng ngày
- Ăn các thực phẩm chứa tự nhiên có nguồn gốc biển như cá biển, rong biển
Miền thừa iod:
- Tránh những món chế biến giàu iod như rong biển, cá biển
- Hạn chế dùng thuốc bổ hoặc thực đơn tăng cường iốt mà không có chỉ định của bác sĩ chuyên môn.
Không sử dụng những thực phẩm có hại
Một số loại thức ăn gọi là thức ăn “ức chế” chức năng tuyến giáp nếu dùng vượt mức cho phép. Chúng sẽ làm giảm sự hoạt động hấp phụ iod của tuyến giáp. Cụ thể cần tránh:
- Củ cải, cải bó xôi, bắp cải, đu đủ xanh, mì chính, đậu tương nấu chưa kỹ, đậu Hà Lan
- Ngoài ra, chất phytic acid chứa trong ngũ cốc thô chưa qua chế biến, đậu nành, cà phê sống, trà xanh cũng hạn chế hấp thu iod khi dùng song hành[26].
Thay đổi lối sống tích cực nâng cao sức đề kháng
- Giữ cân nặng ổn định
- Tập luyện đều đặn mỗi tuần ít nhất 3–5 lần
- Quản lý căng thẳng hiệu quả để giảm thiểu sự kích thích hệ thần kinh thực vật tác động đến chức năng nội tiết[27].
Phương pháp điều trị và quản lý tổng thể u nang tuyến giáp
Việc lựa chọn hình thức điều trị phụ thuộc vào nhiều yếu tố như mức độ lành tính hay ác tính, kích thước, triệu chứng, và đặc điểm siêu âm đặc biệt là khả năng sinh hoạt, chức năng của người bệnh. Có nhiều đường hướng hỗ trợ điều trị hiện đại đang ngày càng cải thiện hiệu quả.
Quan sát, theo dõi
- Đối với u nang nhỏ, âm tính về mặt ung thư, không gây biến chứng lâm sàng:
- Khám lâm sàng định kỳ 1–2 lần mỗi năm kết hợp siêu âm kiểm tra
- Đối với những u đã chọc hút tế bào (FNA) âm tính nhưng nghi ngờ thì vẫn cần tái đánh giá định kỳ theo khuyến nghị của guideline ATA/AACE[28].
Điều trị bảo tồn bằng thuốc
Sử dụng thuốc hormon thay thế liều thấp T4 (levothyroxine) nhằm ức chế TSH xuống mức thấp nhằm hạn chế sự tăng trưởng thêm của u nang tuyến giáp nhưng hiệu quả còn tranh luận và đang được đánh giá lại trong nhiều guideline mới.
Phương pháp xử trí vi xâm lấn
Cho người bệnh không mong muốn cắt bỏ hoàn toàn mà vẫn muốn loại trừ hoặc giảm kích thước khối u:
- Tiêm Ethanol (PEI – Percutaneous Ethanol Injection): Thích hợp với các nang chứa fluid, đặc biệt là u nang tuyến giáp chứa chủ yếu dịch mủ[29].
- Laser hoặc sóng cao tần (RFA – Radiofrequency Ablation/RhA): Phương pháp mới, ít xâm lấn hơn. Cho phép “đốt” tại chỗ phần tổ chức u nang gây hoại tử từ từ, giúp co rút và thu gọn lại vùng bệnh lý. Đây được coi là bước tiến mới nổi bật trong hướng điều trị giữ lại tối đa chức năng tuyến và cải thiện mỹ quan[30].
Phẫu thuật
Chỉ định mổ thường áp dụng cho các trường hợp:
- U nghi ngờ hoặc khẳng định ung thư
- U đã gây chèn ép, chèn ép đường thở, khó nuót
- U quá lớn, gây bất tiện thẩm mỹ và tâm lý
- Nhân tuyến độc không đáp ứng với điều trị thuốc chống cường giáp
- Biến chứng chảy máu nội mô u nang làm đau tức dữ dội[31].
Phương pháp mổ tùy từng trường hợp chọn:
- Mổ bán phần/ tiểu thùy (Lobectomy)
- Mổ toàn tuyến (Total thyroidectomy) + lấy hạch khu vực nếu là ung thư.
- Ngày nay xu hướng ưu tiên bảo tồn phần mô còn lại, nếu không mang ung thư để duy trì một phần chức năng nội tiết của tuyến.
Sau mổ, bệnh nhân cần xét nghiệm định kỳ hormon tuyến giáp và theo dõi chức năng tuyến còn lại hoặc dự phòng tái phát ở bệnh nhân từng phẫu thuật hoặc ung thư tuyến giáp.
Hướng trị liệu đa mô thức phối hợp theo dõi toàn diện
Theo khuyến cáo của Hội đồng hướng dẫn lâm sàng Hoa Kỳ ATA năm 2020:
- Người bệnh nên được sàng lọc ban đầu:
- Đo FT4, TSH huyết thanh
- Siêu âm đánh giá phân bố vị trí, lượng nhân, đặc điểm ác tính
- Nếu có nhân khả nghi => Chọc kim nhỏ dưới hướng dẫn siêu âm (FNAB)
- Đánh giá kết quả tế bào theo phân loại Bethesda
- Dựa vào xếp hạng Bethesda để lựa chọn tiếp tục theo dõi hoặc can thiệp cụ thể:
- Bethesda IV – V (Indeterminate/malignant suspected) cần chọc thêm, giải phẫu hoặc xét nghiệm di truyền phân tử như Afirma hay Thyroseq hỗ trợ quyết định chẩn đoán cuối cùng[32].
- Trường hợp không can thiệp thì siêu âm giám sát tối thiểu 12 tháng/lần
- Dành riêng cho ung thư:
- Điều trị phóng xạ I-131
- Dùng TSH ức chế điều chỉnh bằng levotiroxinin
- Theo dõi định kỳ qua xét nghiệm định lượng thyroglobulin
Kết luận
U nang tuyến giáp tuy phổ biến nhưng phần lớn lành tính, không de dọa tính mạng. Việc tầm soát sớm là rất quan trọng để phát hiện ung thư kịp thời, ngăn chặn biến chứng nặng. Các phương pháp điều trị ngày càng tiến bộ và đảm bảo hiệu quả cùng chất lượng cuộc sống của người bệnh được duy trì tốt. Chính vì vậy không nên quá lo lắng về nó, nhưng cần tuân thủ quy trình đánh giá chuẩn và điều trị phù hợp do bác sĩ chuyên môn đưa ra. Với sự phát triển của y học hiện đại, việc chẩn đoán và điều trị u tuyến giáp đã đạt được nhiều tiến bộ đáng kể, giúp nâng cao chất lượng cuộc sống và đảm bảo sức khỏe lâu dài cho người bệnh.
Nguồn
[1] Frontiers in Oncology, Mapping Global Epidemiology of Thyroid Nodules among …, 2022.
[2] Wikidoc, Thyroid nodule epidemiology and demographics.
[3] PMC, Mapping Global Epidemiology of Thyroid Nodules Among …, 2022.
[4] MDPI, Thyroid Nodules and Obesity, 2023.
[5] PMC, Thyroid nodules: Global, economic, and personal burdens, 2023.
[6] NCBI StatPearls, Thyroid Nodule, 2023.
[7] American Family Physician, Thyroid Nodules, 2003.
[8] AAFP, Differentiating between benign and malignant thyroid nodules.
[9] AJNR Am J Neuroradiol, Ultrasound-Based Diagnostic Classification for Solid and Partially…, 2012.
[10] Mount Sinai NY, Types of Thyroid Nodules.
[11] Onkos Blog Post, Benign and Malignant Thyroid Nodule: What Are the Differences?
[12] NCBI Books, Thyroid Nodule.
[13] Mayo Clinic Discussions, Understanding thyroid nodules.
[14] Mayo Clinic Health Library.
[15] Cleveland Clinic, Thyroid Nodule Overview.
[16] Yale Medicine, Thyroid Nodule Fact Sheet.
[17] Hopkins Medicine, Thyroid Nodules: When to Worry.
[18] Supreme Vascular, A GUIDE TO HEALTHY EATING FOR THYROID NODULES.
[19] Vinmec Blog, Which food should patients with begin thyroid nodules avoid?
[20] PMC NIH Research, Dietary Factors and the Risk of Thyroid Cancer: A Review, 2014.
[21] Paloma Health Blog, Best Foods to Shrink Thyroid Nodules.
[22] American Thyroid Association Guidelines.
[23] Mayo Clinic News Network, Mayo Clinic Minute: Treating thyroid nodules without surgery.
[24] PMC PubMed Central, Nonsurgical management of thyroid nodules – 2022.
[25] Mayo Clinic, Diagnosis and Treatment of Thyroid Nodules.
[26] American Thyroid Association, Revised Management Guidelines for Patients With Thyroid Nodules and Differentiated Thyroid Cancer, 2019.